Enfermería de quirófano
Cuidados de enfermería en electrocirugía
El aspecto más importante en la seguridad electroquirúrgica, es una enfermera quirúrgica bien informada que siga una serie de precauciones para garantizar la seguridad del paciente y de todo el equipo.Principios básicos de electrocirugía
• La electrocirugía, como medio para lograr hemostasia ha sido utilizada de rutina desde 1920; desde entonces la nueva tecnología ha añadido avances notables en los sistemas de electrocirugía. Para utilizar el electrobisturí monopolar se necesitan:
• Generador o unidad motriz: máquina que produce corriente eléctrica mediante la generación de ondas de radio de alta frecuencia.
• Electrodo activo: es el terminal que se utiliza para liberar la corriente eléctrica al campo quirúrgico. Existen diferentes tipos de corriente:
Corriente de corte: produce un arco entre el tejido y el electrodo activo. Divide el tejido sin coagular.
Corriente de coagulación: produce un calor intenso por el electrodo activo y se utiliza para cauterizar vasos y controlar sangrado.
Corriente combinada: divide el tejido y controla cierto sangrado.
• Electrodo neutro: placa que se utiliza para dirigir la corriente de vuelta desde el paciente hasta el generador.
• Tierra: conexión de conducción entre el generador, el paciente y la tierra.
• Unidad monopolar: la corriente fluye desde el generador hasta el electrodo activo, y a través del paciente hasta el electrodo neutro o placa de bisturí, para posteriormente retornar, al generador.
• Unidad bipolar: la corriente se libera en el campo quirúrgico, y vuelve al generador a través de las pinzas. Un lado de las pinzas es el electrodo activo, el otro el inactivo. La corriente sólo pasa entre las puntas de las pinzas; no se dispersa por el paciente, de modo que solo en este caso, no se necesita electrodo neutro.
Principios de seguridad en electrocirugía (basados en las normas recomendadas por la AORN)
1. Estar familiarizado con equipo de electrocirugía y procurar funcionar con potencias bajas y efectivas.
2. Utilizar la placa más segura posible. En la actualidad, las recomendables son aquellas de doble circuito (sistema REM). Utilice una placa con un conductor adhesivo si procede, aislada del paciente por un reborde fuerte que se adhiera a la piel y oclusivo a los fluidos y con conector situado en un extremo.
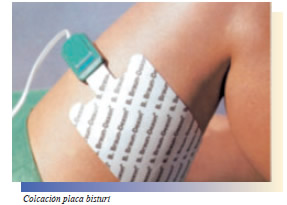
3. Utilizar la placa para adultos siempre que sea posible. Solamente cuando el tamaño para adulto sea demasiado grande, utilice una placa de menor tamaño, la placa pediátrica.
4. Elegir el lugar de la aplicación ideal. Tenga en cuenta la intervención quirúrgica y la posición del paciente. Elija el lugar más próximo a la incisión, bien vascularizado y sin que interfiera con los electrodos de ECG, por donde podría desviarse la corriente. - Glúteos - Cara anterior del muslo - Cara posterior del muslo - Muslo - Abdomen - Costado - Cara posterior de la rodilla (gemelos) - Espalda (zona lumbar) - Porción proximal del brazo
El sistema muscular tiene gran conductividad por lo que son recomendables zonas de gran superficie muscular. El abdomen, costado, espalda y porción proximal del brazo no suelen cumplir este requerimiento, además de que la grasa tiene poca conductividad eléctrica. Se recomienda poner, por tanto, en lugares de grandes masas musculares pero no muy cerca de las manos (arcos voltaicos a la punta de los dedos). Nunca cerca del escroto, ni debajo de prominencias óseas ( no conductividad) donde se pueden generar quemaduras. Cerca de la incisión, pero lejos del exudado de la herida y del antiséptico (es preferible no poner debajo de la incisión)
5. Revisar la caducidad de las placas de bisturí.
6. Si el paciente lleva un marcapasos siga el consejo del cardiólogo.
7. Depilar la zona donde se va a aplicar la placa para asegurar un completo contacto (fuera del quirófano)
8. Asegurarse de que el lugar de aplicación está limpio y seco.
9. Asegurarse de que el paciente no esté en contacto con algún metal o material conductor.
10. Evitar que el paciente descanse sobre la pinza de conexión de la placa.
11. Inspeccionar rutinariamente el cable, conexiones y otros accesorios.
12. Durante la intervención quirúrgica: si el cirujano precisa mayor potencia, compruebe que la placa está firmemente unida al paciente y la conexión con el cable es correcta. Si durante la intervención quirúrgica el paciente es movido, asegúrese una vez más de las conexiones de la placa.
La enfermera quirúrgica ha de estar familiarizada siempre con todos los equipos eléctricos, ultrasónicos, con láser, etc. y procurar funcionar a la menor potencia posible y que se mantenga la efectividad. Debe tener en cuenta las instrucciones de uso y recomendaciones del fabricante. Es necesario vigilar los terminales de bisturí, láser u otro aparataje que se encuentre en el campo quirúrgico, para que no se activen accidentalmente y produzcan lesiones al paciente.
Cuidados de enfermería en anestesia
Cirugía intervencionista en el scanner - sedación
• Desplazamiento al servicio de Radiología y comprobación de:
1. Respirador; 2. Monitores: ECG, T/A incruenta, Pulsioximetría, capnografía; 3. Mesa anestesia loco-regional; 4. Medicación: Sedación, Anestesia general; 5. Laringoscopios, pinzas, ambú, tubos endotraqueales y guedel, mascarillas.
• Preparación del tipo de anestesia necesaria: Sedación, Anestesia General, Anestesia intradural.
• Apoyo al anestesiólogo durante el desarrollo de la técnica.
• Devolución de todo el material al bloque quirúrgico.
TEC (terapia electroconvulsiva)
• Solicitar que acuda el paciente
• Monitorización (ECG, TA, Pulsioxímetro).
• Acercar carro de paradas.
• Canalización de vía, si no tiene ya canalizada
• Preparación medicación: Propofol. / Succinilcolina (Anectine)® / Atropina.
• Preparación: mascarilla, guedel, aspiración.
• Aplicación de la técnica
• Traslado a la URPA.
Anestesia general: Estado reversible de inconsciencia producido por agentes anestésicos con pérdida de la sensación de dolor en todo el cuerpo. Engloba 4 aspectos fundamentales:
• Hipnosis
• Analgesia
• Protección neurovegetativa
• Relajación muscular
A. Premedicación: Atropina (jeringa 2 ml.). Midazolan (Dormicum)®, Alfentanilo (Limifen)® (jeringa 5 ml.).
B. Inducción: Bolo: Propofol ó Pentotal (jeringa 20 ml.). Perfusión: Jeringa precargada de Propofol en set perfusor.
C. Intubación: Bolo: Relajante muscular despolarizante: succinilcolina (Anectine)® (jeringa 2 ml.). Relajante muscular NO despolarizante: Rocuronio (Esmeron)®, Cisatracurio (Nimbex)®, Mivacurio (Mivacron)®
D. Mantenimiento: Bolo: Fentanest, Alfentamil, (Limifen)® Remifentanil. Rocuronio (Esmeron)®, Cisatracurio (Nimbex)®, Mivacurio (Mivacron)® Gases anestésicos: N2O (Protóxido de Nitrógeno) Vaporizadores: Desflurane, Sevoflurane Perfusiones (Bombas perfusión): Alfentanilo (Limifen)®, Remifentanil, Fentamilo (Fentanest)®, : Rocuronio (Esmeron)®, Cisatracurio (Nimbex)®, Mivacurio (Mivacron)®, Propofol, etc.
E. Despertar: Atropina (jeringa 2 ml.) Neostigmina (jeringa 5 ml.)
• Preparación y comprobación laringoscopios y palas (larga, corta, luz,.).
• Preparación tubo endotraqueal, teniendo en cuenta: Sexo, edad. Tipo intervención: (laser, flexometálico, MLT para microcirugía laringea, canula traqueotomía, normal, etc.)
Anestesia general de niños
Propofol: . . . . . . . . . . . . .10 cc en jeringa de 10 ml.
o
Pentotal: . . . . . . . . . . . . .Jeringa de 20 cc.
De la dilución habitual (1gr + 20 cc de suero) tomar 5 cc y añadir 15 cc de agua estéril. Son 250 mg en 20 cc.
Succinilcolina (Anectine)®: .Jeringa de 10 cc. 1 ampolla de Succinilcolina (Anectine)® y el resto de suero (8 cc). Son 100 mg en 10 cc.
Atropina: . . . . . . . . . . . . .Jeringa de 10 cc. 1 ampolla de Atropina y resto suero (8 cc). Es 1 mg en 10 cc.
• Preparar jeringa 1 cc para otra medicación.
• 1 ampolla de Succinilcolina (Anectine)® en suero fisiológico 100 mgl.
• Canalización vía con cateter venoso nº 22 y suero.
• Cambio de material de adulto por el de infantil: - Circuito respirador. - Fonendoscopio. - Mascarillas. - Palas laringoscopio. - Manguito T/A incruenta. - Sonda aspiración nº 10. - Tubos endotraqueales preformadas infantil.
• Tener preparado el tubo inmediato inferior y superior.
Anestesia de plexo: Bloquea mediante anestésicos locales los nervios del plexo que se requiera. Por ejemplo: Plexo braquial, plexo cervical, etc.
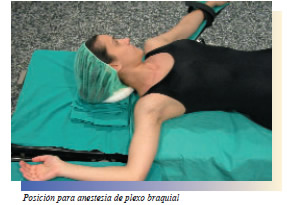
• Plexo braquial. 1. Canalizar vía periférica en el brazo que no se vaya a intervenir. 2. Colocación de electrodos. 3. Colocación correcta del paciente: Brazo separado del cuerpo en ángulo recto y hacia arriba. Paciente en decúbito supino con el brazo en abducción de 90º y el antebrazo en flexión 90º. 4. Limpieza y desinfección de la zona de punción (axila). 5. Tener preparado el Estimulador de plexos y conectarlo al electrodo neutro (utilizamos el electrodo de ECG que está sobre la punta del esternón). 6. Preparar : - Atropina. - Midazolan (Dormicum)® - Sedación (Propofol en perfusión) si lo requiere. 7. Mesa: - Paños estériles. - 2 jeringas 20 cc. - 1 jeringa 5 cc. - 3 agujas (IV, IM, Subcutanea). - Aguja para plexos o set de aguja + cateter - Pinfanito o cable de unión estimulador- aguja - Gasas. - Guantes. 8. Preparar medicación para plexo: Generalmente Mepivacaina 1 y 2%. 9. El anestesiólogo conectará el cable pinfanito a la aguja y nos dará el otro extremo del pinfanito que conectaremos al aparato estimulador de plexos. 10. Monitorización paciente: - ECG - T/A - Pulsioximetría.
• Plexo cervical (Intervención Tromboendarterectomía carotídea) 1. Canalización vía periférica en el brazo contrario a la zona a intervenir y suero fisiológico. 2. Canalización arteria cruenta en radial del mismo lado en el que se va a intervenir. 3. Monitorización ECG, Saturación. O2, y T/A cruenta. 4. Colocación de gafas nasales para oxigenación y monitorización de CO2 espirado. 5. Colocación de la cabeza del paciente lateralizada, limpieza y desinfección de la zona con Povidona iodada 6. Mesa: - Paños estériles. - Guantes. - TEA tromboendarterectomía carotidea. - Gasas - 2 jeringas de 20 cc. - 1 jeringa de 10 cc. - 4 agujas de IM. - 1 aguja subcutánea. 7. Tener preparado tubo endotraqueal anillado del número adecuado. 8. Tener preparada la siguiente medicación: - Midazolan (Dormicum)® - Pentotal 500 mg en 20 cc de suero. - Atropina. - Efedrina 1 amp. de 10 cc. de suero. - Succinilcolina (Anectine)® - Rocuronio (Esmeron) R, Cisatracurio (Nimbex)® - Fentanilo (Fentanest)® - Bomba perfusión con Nitroglicerina 200 mg en 500 cc de suero glucosado 5%.
Anestesia espinal. Raquianestesia o intradural: Se introduce el anestésico dentro de la duramadre para conseguir un bloqueo sensitivo y motor de la zona inferior del cuerpo.
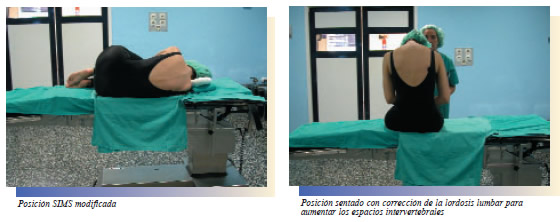
El espacio intradural se localiza por la salida de líquido cefaloraquídeo a través de la aguja. 1. Se canaliza una vía y se pasan 500 cc de suero Lactatoringer 2. Monitorización de ECG, T/A incruenta, pulsioxímetro. 3. Tener preparada medicación: Midazolan (Dormicum)R, Atropina, Succinilcolina (Anectine)R, Efedrina (1 amp. en 10 cc de suero). 4. Colocación del paciente en la posición adecuada: a) Tumbado lateral en posición de SIMS MODIFICADA (fetal). b) Sentado: piernas colgando, manos sobre las rodillas, barbilla tocando el pecho, y sacando hacia atrás la parte lumbar de la espalda. 5. Desinfección amplia de la zona con Povidona Iodada hasta las crestas ilíacas incluidas. 6. Mesa de anestesia. Intradural: Paños, secamanos, guantes, gasa, jeringa de 2 ml y de 5 ml, aguja IM, IV, subcutánea, Aguja punta de lapiz G.25, apósito. 7. Anestésico: Bupivocaina 0,5 % hiperbárica; ó Lidocaina 5%; ó Prilocaina 5%. 8. Prestar atención especial a la frecuencia cardiaca y a la T/A incruenta.
Anestesia epidural: El anestésico se introduce fuera de la duramadre, entre ésta y la pared ósea del conducto vertebral. La característica del espacio epidural es su presión negativa, lo que ayudará a su localización. 1. Canalización de una vía periférica y suero Ringer lactato. 2. Monitorización ECG, pulsioxímetro, T/A incruenta. 3. Tener preparada medicación: Midazolan (Dormicum)®, Atropina, Succinilcolina (Anectine)®, Efedrina (1 amp. En 10 cc. de suero). 4. Colocación del paciente en la posición adecuada: a) Tumbado lateral en posición SIMS MODIFICADA (fetal.) b) Sentado: piernas colgando, manos sobre las rodillas, barbilla al pecho, y sacando la espalda hacia atrás. 5. Pintar la zona ampliamente teniendo en cuenta la altura a la que se va a colocar el catéter (catéter torácico). 6. Mesa de anestesia. Epidural: - Paños, bata, gasas, compresas, guantes, alcohol. - 1 cápsula pequeña de suero fisiológico. - 1 jeringa 10 ml (anestésico local: Mepivacaína 1% ó 2%). - 1 jeringa 5 ml (dosis test: Bupivacaina 0,5 con efedrina). - Aguja IM, IV y subcutánea. - Hoja de bisturí. - Abocat- nº 16 largo (para tunelizar el catéter). - Kit epidural que contiene: catéter, aguja introductora (THUY), filtros. - Apósitos. para fijar el catéter.
• La colocación de un catéter epidural se lleva a cabo además de para la anestesia en la intervención quirúrgica, para controlar el dolor en el postoperatorio.
Anestesia regional intravenosa (brazo): es una anestesia local que supone la pérdida de la sensibilidad en una zona limitada del organismo, en este caso el brazo. Se utiliza para intervenciones de corta duración. 1. Se canaliza una vía periférica en el brazo que no va a ser intervenido. Utilizamos un cateter venoso nº 18 más suero fisiológico. 2. Se coloca un catéter en una vena periférica, lo más distal posible en el brazo que se vaya a anestesiar. Nosotros utilizamos generalmente un catéter de fino calibre (nº 22G), lo consideramos suficiente. 3. Monitorizar (ECG, T/A, pulsioxímetro). 4. Colocamos un manguito doble de isquemia en la parte superior del brazo. 5. Realizamos un vaciado de sangre mediante una venda de smarch, cubrimos con una gasa el catéter para protegerlo durante esta maniobra, cuidando que no se salga. 6. Se hincha la parte más superior del manguito de presión, hasta la medida standard para brazos. 7. A través del catéter que tenemos en la vena periférica, se suministra de 30-40 ml. de anestésico local. Esta operación la realizará el anestesiólogo al igual que la elección del anestésico utilizado. El uso más frecuente es: 2 jeringas 20cc Lincaina 5% + suero fisiológico (la dosis de Lincaina la especificará el anestesiólogo). 8. Una vez administrado el anestésico, se retira el catéter de la vía periférica y se hincha la parte inferior del manguito de presión, a continuación se desinfla el manguito superior. 9. El manguito de presión no deberá deshincharse hasta que el anestesiólogo lo crea conveniente, pues pueden producirse complicaciones si se retira antes de que disminuyan los efectos del anestésico. 10. Tendremos preparado en la mesa de anestesia: - Atropina: 1 ampolla. - Pentotal o Propofol. - Succinilcolina (Anectine)®: 1 ampolla. - Midazolan (Dormicum)®
Vía central: Acceso al sistema circulatorio central posibilitando administrar inotrópicos, líquidos, nutrición parenteral y medición de presiones venosas.
• Mesa esteril con: Paños estériles. Secamanos. Gasas. Bata. Guantes. Jeringa, aguja subcutánea y anestésico (si precisa). Catéter vía central: de doble luz ó introductor de catéteres. Punto de seda 2/0 aguja recta. Hoja bisturí. Apósito. Jeringa 10 cc.
• 1 suero fisiólogico con equipo y llave de 3 vías.
• 1 suero Lactato Ringer con equipo y llave de 3 vías.
Vía arterial: Canalización de una arteria, generalmente la radial, para medición continuada de la tensión arterial.
• Mesa esteril con: Paños, guantes, gasa, bata, secamanos. Jeringa, aguja subcutánea y anestésico. Catéter arterial. Punto seda 2/0 con aguja recta. Hoja bisturí. Apósitos.
• Equipo arterial: Monitor y cable monitorización T/A cruenta. Equipo T/A cruenta. Bolsa presión de sangre. Soporte cápsula. Suero fisiológico heparimizado (1 cc de Heparina 5% en 500 cc de suero).
• Se purga todo el equipo, se conecta al monitor y se hace el «0».
• Para la canalización de arteria radial se coloca la mano en posición supina, se hiperextiende colocando un rodillo bajo de la muñeca, se fija con esparadrapo y se desinfecta con Povidona Iodada
Swan: Ganz: Catéter de arteria pulmonar que permite la medición de la saturación venosa mixta, gasto cardiaco continuo, presión en arteria pulmonar y presión de enclavamiento de ésta. Se introduce a través del «introductor» colocado en una vía central.
• Mesa esteril: Bata, guantes, paños, gasas. Camisa o funda de Swan-Ganz. Swan-Ganz.
• Monitor de gasto cardiaco continuo y los cables.
• Monitor T/A cruenta y dos cables.
• Suero heparinizado ( 1 cc de Heparina 5% en 500 cc de suero fisiológico) y con bolsa de presión.
• Equipo de T/A cruenta doble purgado y hecho el «0». Pasos a seguir para la colocación del Swan-Ganz: A. El anestesiólogo, tras ponerse la bata y los guantes estériles, nos irá dando las diferentes terminaciones Swan-Ganz para que las conectemos a los cables del monitor de gasto cardiaco. Terminación cable de medición de saturación venosa mixta. Terminación de gasto cardiaco. B. Seguidamente y sin sacar la punta del catéter de su funda se procede a la calibración «in vitro». Para hacer esta calibración es necesario introducir en el monitor los valores del hematocrito y la hemoglobina del paciente. Después de calibrado se puede sacar la punta de su funda y se le pone la camisa protectora al Swan-Ganz. C. Conectar las líneas de presiones y se purgan: - El extremo proximal del catéter a la línea azul de presiones. - El extremo distal del catéter se conecta a la línea amarilla. Esta línea es al que tiene que estar midiendo presiones en el momento de introducir el catéter. La escala de medición la ponemos en 30. - El extremo del balón se conecta a su jeringa con 1,1/2 cc de aire y se comprueba el buen funcionamiento del balón. D. Tras su colocación en el lugar adecuado se fija bien.
Saber más sobre Enfermería Quirófano
- Enfermera de quirófano: misión, organización y deber» Saber más
- Enfermería quirúrgica: todas las patologías» Saber más
- Enfermeras en quirófano» Saber más
- Manual de enfermería en quirófano» Saber más
- Funciones enfermera en quirófano» Saber más
- Protocolo de la enfermera de quirófano» Saber más
- Preparación de instrumentos de quirófano» Saber más
- Limpieza y esterilización en quirófano» Saber más
- Posiciones del paciente en quirófano» Saber más
- Cuidados de enfermería quirófano en electrocirugía y anestesia» Saber más
- Pacientes alérgicos al látex en enfermería quirófano» Saber más
- Paciente en quirófano: cuidado de la enfermería quirófano» Saber más
- Paciente en quirófano: miedo al quirófano (ansiedad y estrés)» Saber más
- Ficha paciente en enfermería quirófano (ejemplo)» Saber más
- Técnicas de comunicación de la enfermera en quirófano» Saber más
- Atención de enfermería quirófano en la ansiedad del paciente» Saber más
- Práctica clínica de la enfermera quirófano» Saber más
- Reducir el estrés y ansiedad de las enfermeras quirófano» Saber más
- Ropa quirófano: colocación de bata y guantes» Saber más
- Técnicas de lavado quirúrgico de manos y brazos» Saber más
- Manual de suturas para enfermeras quirófano» Saber más
- Suturas: Técnicas de suturas de enfermería» Saber más
- Contaje de gasas en quirófano» Saber más
- El proceso de enfermería» Saber más
- Apuntes de quirófano enfermería» Saber más
- Curso de formación de enfermera en quirófano» Saber más
- Hoja de seguimiento planta quirófano» Saber más
- Registro quirúrgico de enfermería» Saber más


