Bioseguridad quirófano
Bioseguridad en quirófano: Definición de bioseguridad
La Bioseguridad es el conjunto de medidas preventivas orientadas a proteger la salud e integridad física del personal que trabaja en los laboratorios, a los pacientes y al medioambiente.
Para tal fin se requiere un conjunto de medidas mínimas a ser adoptadas para reducir o eliminar los riesgos, los que pueden ser producidos por agentes biológicos, físicos, químicos y mecánicos. La Bioseguridad se desarrolla en conjunto con el personal que debe cumplir las normas, las autoridades que deben hacerlas cumplir y la dirección del laboratorio que debe proporcionar los medios para su cumplimiento.
Debe existir un responsable de la Bioseguridad en cada laboratorio, quien deberá controlar la capacitación de todas las personas que trabajen o ingresen a los mismos y monitorear el cumplimiento de lo establecido en las normas vigentes.
Bioseguridad en quirófano: Los principios de bioseguridad
a) Universalidad: Las medidas deben involucrar a todos los pacientes de todos los servicios, independientemente de conocer o no su serología. Todo el personal debe seguir las precauciones estándares rutinariamente para prevenir la exposición de la piel y de las membranas mucosas, en todas las situaciones que puedan dar origen a accidentes, estando o no previsto el contacto con sangre o cualquier otro fluido corporal del paciente.
b) Uso de barreras: Con el objeto de evitar la exposición directa a todo tipo de muestras orgánicas potencialmente contaminantes, se utilizan materiales o barreras adecuadas que evitan el contacto con las mismas, reduciendo los accidentes.
c) Medios de eliminación de material contaminado: Es el conjunto de dispositivos y procedimientos que se aplican a los materiales utilizados en la atención de pacientes, recolección, análisis y eliminación de muestras biológicas sin riesgos para los operadores y la comunidad.
d) Evaluación de riesgos:
Proceso de análisis de la probabilidad de que ocurran daños, heridas o infecciones en el laboratorio. La evaluación de los riesgos debe ser efectuada por el personal de laboratorio responsable de la bioseguridad. Una vez identificado, el nivel de riesgo debe ser reevaluado, revisado permanentemente para formular un plan de mitigación. La mayoría de los accidentes están relacionados con:
• El carácter potencialmente peligroso (tóxico o infeccioso) de las muestras.
• Uso inadecuado de equipos de protección.
• Errores humanos y malos hábitos del personal.
• Incumplimiento de las normas. Estos accidentes pueden ser causados por:
Agentes Físicos y Mecánicos
Efectos traumáticos, quemaduras por exposición a muy altas o bajas temperaturas, cortaduras por vidrios o recipientes rotos, malas instalaciones que generan posturas inadecuadas, caídas por pisos resbalosos, riesgo de incendios, inundaciones, instalaciones eléctricas inadecuadas, falta prevención y mantenimiento de equipos, etc.
Agentes Químicos
Exposición a productos corrosivos, tóxicos, irritantes, narcóticas, sensibilizantes o cancerígenos por inhalación, contacto con piel o mucosas, por heridas o ingestión; asícomo a agentes inflamables o explosivos.
Agentes Biológicos
El riesgo depende de la naturaleza del agente, su patogenicidad, virulencia, modo de transmisión, vía de entrada natural al organismo y otras rutas (inhalación de aerosoles, inyección por pinchazos con agentes punzantes, contacto), concentración en el inóculo, dosis infecciosa, estabilidad en el ambiente y la no existencia de una profilaxis eficiente o la posibilidad de una intervención terapéutica.
Factores Humanos
Estos pueden incrementar considerablemente el riesgo de los agentes antes mencionados y pueden ser por causas:
- Fisiológicas
• Generales: sexo, edad.
• Individuales: estatura, limitaciones físicas, fortaleza y motilidad, disminución de la agudeza visual y auditiva, etc.
- Especiales
• Mujeres embarazadas, niños, inmunodeficiencias, enfermedades crónicas debilitantes, trastornos psiquiátricos, etc.
Variaciones Psíquicas y Fisiológicas Temporales
• Fatiga, enfermedad aguda, uso de medicamentos y productos químicos, depresión, ansiedad, alteraciones transitorias de la psiquis, insomnio, etc.
• Estrés: grandes cargas de trabajo pesado y rutinario.
Falta de Comunicación
• Muy poca supervisión y control.
Carencia de Conocimientos Específicos
• Asumir responsabilidades sin la preparación adecuada.
• Modificaciones tecnológicas.
Conductuales
• Actitudes, individuos libres y repetidores de accidentes. Individuos rebeldes.
Intrínsecos del Trabajo
• Complejidad, velocidad de cambio tecnológico, etc.
• Envejecimiento de medios de trabajo o instalaciones.
Dirección y Organización General del Laboratorio
• Falta de apoyo
• Aglomeración o hacinamiento.
Bioseguridad en quirófano: Elementos básicos de la bioseguridad
Los elementos básicos de los que se sirve la seguridad biológica para la contención del riesgo provocado por los agentes infecciosos son tres:
1. Prácticas de trabajo: Unas prácticas normalizadas de trabajo son el elemento más básico y a la vez el más importante para la protección de cualquier tipo de trabajador. Las personas que por motivos de su actividad laboral están en contacto, más o menos directo, con materiales infectados o agentes infecciosos, deben ser conscientes de los riesgos potenciales que su trabajo encierra y además han de recibir la formación adecuada en las técnicas requeridas para que el manejo de esos materiales biológicos les resulte seguro. Por otro lado, estos procedimientos estandarizados de trabajo deben figurar por escrito y ser actualizados periódicamente.
2. Equipo de seguridad (o barreras primarias): Se incluyen entre las barreras primarias tanto los dispositivos o aparatos que garantizan la seguridad de un proceso (como por ejemplo, las cabinas de seguridad) como los denominados equipos de protección personal (guantes, calzado, pantallas faciales, mascarillas, etc).
3. Diseño y construcción de la instalación (o barreras secundarias): La magnitud de las barreras secundarias dependerá del agente infeccioso en cuestión y de las manipulaciones que con él se realicen. Vendrá determinada por la evaluación de riesgos. En muchos de los grupos de trabajadores en los que el contacto con este tipo de agentes patógenos sea secundario a su actividad profesional, cobran principalmente relevancia las normas de trabajo y los equipos de protección personal, mientras que cuando la manipulación es deliberada entrarán en juego, también, con mucha más importancia, las barreras secundarias.
Bioseguridad en quirófano: Responsables de la bioseguridad
Es fundamental que cada quirófano disponga de una política en Bioseguridad accesible para todo el personal, un manual de Bioseguridad, el soporte económico necesario para la implementación y sostenimiento efectivo. El responsable principal es el Jefe o Regente del quirófano, pero él puede delegar algunas de sus obligaciones a un Responsable o en laboratorios de mayor tamaño al Comité de Bioseguridad de la institución. Sin embargo la seguridad en el laboratorio es asunto de todo el personal.
• Tener la competencia y liderazgo para asumir la responsabilidad asignada.
• Planificar, organizar, dirigir y administrar las tareas y rendiciones decuenta.
• Velar por el cumplimiento y aplicación de las políticas y programas de Bioseguridad.
• Realizar auditorías periódicas de los procesos, procedimientos, protocolos, equipamientos e insumos para la contención.
• Verificar que todo el personal ha recibido la capacitación adecuada.
• Promover la educación continua.
• Investigar los incidentes y accidentes.
• Interpelar a los responsables de las violaciones de los protocolos.
• Notificar los incidentes, accidentes y violaciones al Jefe de Quirófano y propone medidas correctivas.
• Mantener la coordinación con el equipo médico para la prevención de las enfermedades adquiridas en el Quirófano.
• Asegurar la adecuada descontaminación y desinfección de ambientes.
• Vigilar las actitudes del personal y el mantenimiento del ambiente.
• Establecer los procedimientos y garantizar la correcta manipulación, descontaminación y eliminación de los agentes peligrosos y desechos.
• Revisar periódicamente los procesos, procedimientos y protocolos.
• Establecer un sistema para hacer frente a las emergencias.
En base a la complejidad de las instituciones (Quirófanos de nivel local), el Responsable de la bioseguridad puede ser un Microbiólogo o un Técnico de Quirófano, que se responsabilice a tiempo parcial de las funciones de bioseguridad. Dicha persona deberá poseer la competencia profesional necesaria para sugerir, revisar y aprobar actividades concretas que sigan los procedimientos apropiados de contención biológica y bioseguridad.
Bioseguridad en quirófano: Normas para el control de infecciones en quirófano
El área quirófanos se divide en 3 zonas principales de restricción progresiva para eliminar fuentes de contaminación.
• Zona negra
• Zona gris
• Zona blanca
Zona Negra: La primera zona de restricción que es una verdadera zona amortiguada de protección.
Es el área de acceso, en ella se revisan las condiciones de operación y presentación de los pacientes; se hace todo el trabajo administrativo relacionado y el personal (cambiar el vestido por la ropa especial de uso de quirófanos).
Zona Gris: La segunda zona es la llamada también zona limpia.
Todo personal que entra a la zona gris, debe vestir pijama quirúrgico. La cabeza se cubre con un gorro de tela y oculta todo el pelo para impedir la caída de los cabellos en zonas estériles; la nariz y la boca se cubren con una mascarilla.
Zona Blanca: El área de mayor restricción es el área estéril o zona blanca en la que se encuentra la sala de operaciones propiamente dicha.
Circulación en el quirófano: Con amplitud suficiente y en una misma dirección, evitando el paso de materiales limpios por áreas sucias. El ingreso del personal del quirófano es por vestuario, colocándose un ambo de uso exclusivo. El ingreso del paciente se hará en camilla especial. Las puertas del quirófano se mantendrán cerradas mientras dure la cirugía. Al terminar la cirugía, la ropa sucia y los residuos contaminados deben salir del quirófano en bolsas de acuerdo con las normas.
Vestimenta en quirófano: Ambos lavables o descartables. Camisolines lavables o descartables. Cofias lavables o descartables. Barbijos lavables o descartables. Anteojos protectores. Cubre zapatos lavables o descartables. Guantes descartables. No usar joyas. Uñas cortas.
Todas las formas de vestimenta quirúrgica sirven a un solo propósito: constituyen una barrera entre las fuentes de contaminación y el paciente o el personal. Los estándares de la asepsia nunca deben ceder a la comodidad individual o las tendencias de la moda.
Bioseguridad en quirófano: Clasificación de agentes infecciosos
Los niveles de bioseguridad son estándares internacionales y su clasificación está dada en función del grado de letalidad de las enfermedades. La Organización Mundial de la Salud (OMS), los Institutos Nacionales de Salud (INS) y el Centro para el Control de Enfermedades (CDC, por sus siglas en ingles) de Estados Unidos, clasifican a los agentes infecciosos en 4 grupos de riesgo:
Grupo 1: Riesgo individual y poblacional escaso o nulo.
Microorganismos que tienen pocas probabilidades de provocar enfermedades en el ser humano o los animales.
Grupo 2: Riesgo individual moderado, riesgo poblacional bajo.
Agentes patógenos que pueden provocar enfermedades humanas o animales pero tienen pocas probabilidades de entrañar un riesgo grave para el personal de quirófano, la población, los animales o el medio ambiente. La exposición en el quirófano puede provocar una infección grave, pero existen medidas preventivas y terapéuticas eficaces y el riesgo de propagación es limitado.
Grupo 3: Riesgo individual elevado, riesgo poblacional bajo.
Agentes patógenos que suelen provocar enfermedades humanas o animales graves, pero que de ordinario no se propagan de un individuo a otro. Existen medidas preventivas y terapéuticas eficaces.
Grupo 4: Riesgo individual y poblacional elevado.
Agentes patógenos que suelen provocar enfermedades graves en el ser humano o los animales y que se transmiten fácilmente de un individuo a otro, directa o indirectamente. Normalmente no existen medidas preventivas y terapéuticas eficaces.
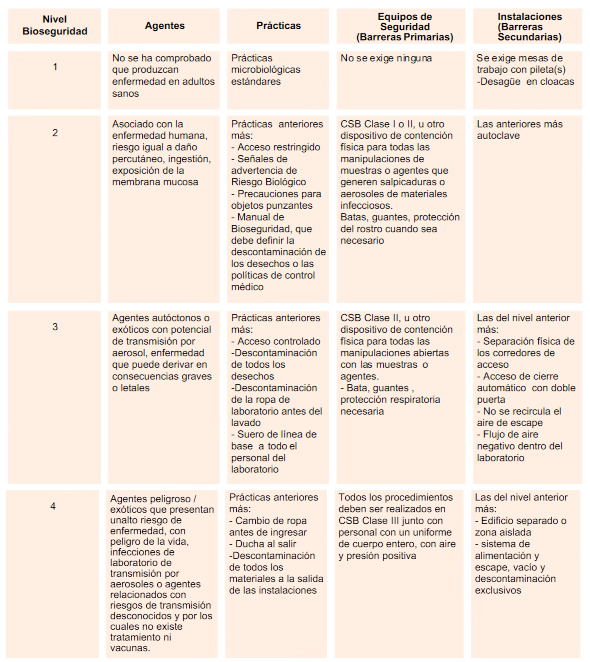
Tabla de niveles de bioseguridad: Relación entre los niveles de Bioseguridad, nivel de riesgo de los Agentes Infecciosos, prácticas y el equipo.
Bioseguridad en quirófano: Equipo de protección personal y colectivo
• Todo empleado debe contar con el equipo de protección personal básico (lentes protectores, mascarilla, guantes y batas).
• En las áreas que se manejan sustancias químicas, se debe contar con una regadera de presión y una fuente para lavado de ojos; el personal debe ser capacitado sobre su utilización.
• Se debe contar con extinguidores de fuego y baldes de arena seca para derrames químicos.
Medidas de higiene:
• No salpicar pisos, paredes, materiales o a las personas en el área de lavado.
• No dejar jabones mojados dentro de las piletas
• Proceder al lavado de manos antes y después de cada procedimiento
• No depositar materiales en lugares húmedos, no higiénicos o en precario estado de construcción
• Evitar corrientes o movimientos de aire dentro de las áreas de la central de esterilización
• Evitar ventiladores
• Proceder a erradicar cualquier tipo de insecto habitual en el área. Hacerlo sin salpicar con los productos de fumigación las áreas, materiales o personas. Estos productos no deben ser tóxicos para las personas
• Evitar en el área todo tipo de construcción o reforma no programada
• El personal deberá usar su uniforme completo
• El personal deberá evitar el uso de esmaltes de uñas, cosméticos, joyas para no contaminar los materiales
• La limpieza de la Central se hará en forma húmeda una vez por turno. No utilizar plumero ni escobas
• No guardar materiales a procesar en la zona de bajo-pileta porque se puede mojar
• No apoyar materiales limpios en el piso
• No utilizar cortinas
• No tener plantas en el área
• No comer, fumar o beber en el área
• Los armarios deberán ser cerrados
• No manipular innecesariamente los materiales procesados
• No apoyar manos, cuerpo u otros objetos sobre los materiales procesados. No mojarlos
• No escribir sobre los envoltorios
• No apoyar los materiales aún calientes sobre superficies frías o húmedas
• Resguardar los envoltorios de rotura
• La Central de Esterilización debe constituir un lugar higiénico y bioseguro.
Bioseguridad en quirófano: Uso de guantes
El uso correcto de guantes forma parte de las prácticas de bioseguridad. El principal objetivo es evitar la contaminación con microorganismos patógenos que pueden infectarnos; la correcta colocación y forma de retirarlos son básicas para maximizar su uso y protegernos. Es importante recordar que el uso de guantes no reemplaza el lavado de manos.
a) En qué casos usar los guantes:
• Al momento de atender pacientes con ulceraciones, abrasiones o infecciones en piel.
• Cuando se entra en contacto con sangre, fluidos corporales y sustancias peligrosas.
• Si se manipula material biológico (vacunas, cepas, cultivos, etc.)
• Antes de realizar punciones y demás procedimientos quirúrgicos, desinfección y limpieza.
b) Forma correcta de colocarse y quitarse los guantes:
• Lavar y secar adecuadamente las manos.
• Colocar los guantes sobre la mesa de trabajo con los dedos pulgares hacia afuera. Colocar el primer guante, deslizando la mano en lacara interna del guante, no debiendo tocarse la cara externa del mismo.
• El segundo guante se coloca ayudándose con la mano enguantada, tomándolo de la abertura del guante, facilitando el deslizamiento de la otra mano en la cara interna del guante.
• Los guantes se subirán una vez se hayan colocado ambos guantes, teniendo en cuenta que en esta maniobra solo se puede tocar la cara externa de los mismos.
• Al momento de quitarse los guantes, se debe, tirar de la muñeca hacia los dedos, teniendo en cuenta que la parte exterior del guante no toque la piel.
• Para retirar el segundo guante, tómelo de la muñeca y devuelta completamente.
• Descarte apropiadamente
• Lavar y secar las manos.
c) Recomendaciones:
• Retirar de los brazos y manos toda joya: pulseras, anillos, reloj y otros.
• Si ya tiene puestos los guantes, evite tocar partes del cuerpo.
• Usar un par de guantes, para la atención de cada paciente.
• Cambiar los guantes, si se presenta un accidente como: punción, ruptura de los mismos.
• Utilizar guantes con la talla adecuada, para evitar la ruptura no usar guantes estrechos o guantes grandes que puedan provocar accidentes laborales.
• Utilizar los guantes únicamente en el laboratorio.
• Descartar los guantes en la bolsa marcadas como riesgo biológico.
• Evitar que los guantes salten de golpe al momento de quitárselos.
• Antes de quitarse los guantes que han sido contaminados por derrame, se deben meter la mano enguantada en una solución de cloro al 0.5 %,para enjuagar la superficie externa, tratando de quitar, tejidos, sangre y otros líquidos.
• No tocar sus objetos personales (teléfonos móviles, reproductores de música y otros) con los guantes puestos.
• No tocarse la cara ni aplicarse maquillaje, si usa guantes.
Bioseguridad en quirófano: Mascarillas
La protección respiratoria puede utilizarse cuando se realizan procedimientos de alto riesgo, como limpiar un derrame de material. El tipo de mascarilla respiratoria elegida dependerá del tipo de peligro. Las mascarillas ayudan a evitar la diseminación de gotitas respiratorias por parte de las personas que las utilizan. También impiden que las salpicaduras de un estornudo o de la tos, lleguen a la boca y nariz de la persona que las usan. No están diseñadas para protegerlo contra la inhalación de partículas muy pequeñas. Las mascarillas se deben usar una sola vez y luego desechar en la basura.
Mascarilla Quirúrgica: está diseñada exclusivamente para proteger a los pacientes y no proveen protección respiratoria al personal.
• Las mascarillas son desechables y tienen un ajuste flojo, que cubren nariz y boca, con ligas, lazos o bandas elásticas para las orejas, apropiadas para evitar contaminar con saliva el medio ambiente.
• Son apropiados para potencial exposición por salpicaduras a sangre o fluidos corporales.
Bioseguridad en quirófano: Gafas y caretas
Los lentes protectores (gafas) y las caretas deben utilizarse para proteger el rostro y los ojos de contaminación de aerosoles, salpicaduras o rociados de productos químicos o líquidos corporales así como el impacto de objetos. Diversos agentes patógenos pueden producir infecciones oculares o atravesar la mucosa ocular y producir infecciones sistémicas. Un ejemplo es el virus del Herpes Simple, que puede estar presente en los aerosoles de una muestra. Al igual que el virus de la hepatitis "B", que puede entrar por vía ocular.
Bioseguridad en quirófano: Gabachas o batas
La gabacha o bata de quirófano está diseñada para proteger la ropa y la piel desustancias químicas o líquidos corporales con las que se trabaja en el laboratorio, por eso es imprescindible que se lleve siempre abrochada y limpia.
• No es aconsejable llevar pantalones o faldas cortas ya que la bata de quirófano cubre hasta la rodilla, por lo que las piernas quedarían al descubierto si se produjese una salpicadura de cualquier producto químico. Por este motivo no es aconsejable trabajar con sandalias, sino con zapato cerrado. Tampoco es aconsejable el uso de medias en los laboratorios ya que las fibras sintéticas en contacto con determinados productos químicos se adhieren a la piel.
• La bata a utilizar debe estar confeccionada con tela de tejido resistente a la penetración de líquidos, manga larga, que cubra hasta la rodilla y deser posible con puño comprimido.
• No se debe usar la bata fuera del laboratorio, por ejemplo en cafeterías, despachos, bibliotecas o baños. Ya que si se ha contaminado con productos químicos o con agentes biológicos, puede contaminar otras zonas limpias.
• Si usted trabaja con productos químicos y/o agentes biológicos y lava su ropa de trabajo en casa, recomendamos que tome las siguientes medidas de prevención:
1. Al terminar su jornada laboral, ponga la bata contaminada en una bolsa de plástico y ciérrela.
2. La bata debe permanecer en la bolsa de plástico, hasta que la lave.
3. Lavar separadamente del resto de la ropa.
4. Lavar con abúndate agua, si es posible agua caliente y con detergente liquido.
5. Para secar es recomendable que no se use secadora, mejor al aire libre.
Bioseguridad en quirófano: Lavado de manos
Está demostrado que el lavado de manos es la medida más importante para prevenir las enfermedades de transmisión dentro del quirófano y en la vida diaria.
a) ¿Cuándo Lavarse las manos?
• Al llegar, al finalizar el trabajo y antes de salir del quirófano.
• Después de ir al baño.
• Después de estornudar o toser.
• Después de vaciar la basura o manejar dinero.
• Antes de realizar cualquier actividad que obligue el contacto de las manos con los ojos, boca nariz y heridas de piel.
• Antes y después de comer.
• Después de estrechar la mano de otra persona.
• Antes y después de colocarse los guantes.
• Luego de haber tocado equipo de protección ya usado (mascarilla, guantes, entre otros).
• Cuando toque o manipule algún objeto que, por su naturaleza, debe ser tocado constantemente por varias personas (eje: interruptores, perillas depuertas, sillas, teléfono, computadora, lápices).
• Antes y después de atender a un paciente.
• Después de manejar muestras biológicas (recepción de termos y otros recipientes).
• Después de un accidente en el cual las manos o cualquier otra parte delcuerpo tuvieren contacto con sangre, fluidos corporales, tejidos, sustancias químicas peligrosas o material infeccioso.
b) Pasos para lavarse las manos
Antes de proceder al lavado de manos recuerde:
• Usar las uñas cortas y limpias.
• No debe usar uñas artificiales ni esmalte de uñas.
• Retire todo tipo de joyas (anillos, pulseras, reloj).
1. Levante las mangas de la gabacha a la altura del codo
2. Abrir la llave con una porción de papel toalla desechable para evitar contaminar la llave.
3. Mojar las manos bajo el chorro de agua.
4. Aplicar el jabón líquido, la cantidad equivalente a una moneda de 10centavos.
5. Frotar las manos vigorosamente durante 20 segundos. Hacer énfasis en la limpieza de la uñas y los espacios interdigitales (entre los dedos), que son los sitios que acumulan mayor cantidad de microorganismos. Incluya las muñecas.
6. Enjuagar las manos con abundante agua hasta eliminar completamente el jabón.
7. Secar las manos con papel toalla absorbente, desechables.
8. Cerrar la llave con una porción de papel absorbente desechable para evitar recontaminarse.
Bioseguridad en quirófano: Toma de muestras
Todas las muestras deben ser tratadas como altamente infecciosas para evitar el posible contagio. En la recolección de muestras biológicas, se debe tener cuidado tanto en los recipientes a utilizar como en la aplicación de Normas de Bioseguridad para poder disminuir los riesgos biológicos del personal. Los recipientes pueden ser de vidrio, plástico o material resistente que no permita derrames de muestras, los mismos deben ser rotulados adecuadamente y con identificación precisa para evitar confusión entre muestras. Para la recolección de muestras biológicas se debe:
• Lavar las manos antes y después de la toma de muestras.
• Utilizar siempre guantes, ropa de protección (bata o gabacha) y lentes protectores o gafas, evitar llevarse las manos a la boca, a los ojos, hasta no haber finalizado el trabajo.
• Preparar el material, para la toma de la muestra de acuerdo al examen solicitado por el médico, colocándolo ordenadamente según su utilización.
• Verificar la identificación del paciente con el formulario de solicitud de examen y rotular los frascos o tubos, así como la lámina portaobjetos si se van a realizar coloraciones.
• Desechar inmediatamente jeringa, aguja y otro material utilizado en la toma de la muestra (algodón, lanceta, etc.), en un recipiente especial para su eliminación por medio de incineración.
• Sí por accidente se produjera un derrame de muestras biológicas se debe: Cubrir el área completa con material absorbente empapado de desinfectante (cloro al 0.5% o alcohol etílico al 70%) y permitir que el desinfectante permanezca en contacto con el derrame durante un tiempo apropiado: comúnmente 20 ó 30 minutos.
Recepción y envío de muestras
La recepción y envió de muestras es uno de los puntos más importantes dentro de las normas de bioseguridad, ya que un mal transporte de la muestra implica una potencial fuente de contaminación y riesgo para todas las personas durante el proceso.T odo laboratorio deberá contar con sus normas internas para el recibo, manejo y transporte de las muestras. Siendo responsabilidad del remitente asegurarse de la correcta identificación, embalaje, etiquetado y documentación de todas las sustancias infecciosas y muestras de diagnóstico que se envíen. Para el transporte o movilización de muestras dentro de la instalación debe utilizarse envases/contenedores secundarios equipados con gradillas, de manera que las muestras se mantengan en posición vertical. Estos envases se deberán descontaminar periódicamente. Para el almacenamiento de las muestras todos los laboratorios deben estar en conocimiento de las características, riesgos, límites de seguridad de cada muestra, debe ser organizado y mantenido conforme a los criterios con relación a las propiedades quepueden causar efectos derivados de las mismas por sus incompatibilidades y propiedades particulares.
Todas las muestras se consideraran potencialmente infecciosas y susceptibles de contaminar al personal de recepción, al de transporte y al que lo manipula; por lo que debe utilizarse el equipo de protección individual y debe registrarse correctamente cada muestra recibida. Debiéndose además capacitar y preparar instructivos para que el personal pueda rechazar una muestra cuando no llegue en las condiciones óptimas.
Bioseguridad en quirófano: Diseño y estructura de quirófano
Principio: Las áreas limpias están restringidas al tránsito limpio y las áreas contaminadas están restringidas al tránsito contaminado.
Estructura y diseño quirófano: El quirófano es el lugar donde se desarrollo del cuidado de enfermería altamente especializado al paciente quirúrgico. Los quirófanos deben agruparse en una sola planta y constituir una unidad funcional independiente. Asegurar el cumplimiento de las diferentes funciones referentes a la circulación, instrumentación, preparación de material y ropa quirúrgica, higiene y acondicionamiento ambiental y apoyo a las funciones del anestesista que permitan la realización de la actividad quirúrgica. Cumplimiento de normas generales de circulación, gestión de insumos como instrumental y equipos para su uso apropiado dentro de la complejidad quirúrgica. La gestión de los recursos humanos, materiales del sector de manera de asegurar la disponibilidad de los mismos en tiempo y forma, de la manera más eficiente y de acuerdo a las posibilidades reales del Hospital. La custodia y preservación del equipamiento e instrumental.
Disposición física:
• La distribución de áreas dentro del quirófano ha de ser tal que evite los desplazamientos innecesarios de las personas que en él trabajan.
• En centro de la habitación ya que es el lugar de trabajo, y se requiere más espacio, para la preparación de la mesa del instrumental, vestido estéril, y posicionamiento de los materiales estériles.
• Evitar por todos los medios que haya cables por el suelo. Es preferible que todas las instalaciones estén preparadas desde el techo, esto evitará tropiezos y accidentes durante la cirugía.
La meta de todas las ideas de diseño del quirófano son la seguridad del paciente y la eficiencia en el trabajo.
Principios de diseño:
• Eliminar la fuente de contaminación externa con sistemas de transito adecuado dentro de la unidad
• Separar en su interior áreas sépticas y asépticas
Tipo de diseño:
• Corredor Central
• Doble Corredor Central con Núcleo Central Aséptico
• Circular (Corredor Periférico)
• Proyecto Integrado
Tamaño:
• El tamaño ideal es de 35-60 m2, a partir de aquí seria demasiado grande, sería poco útil tener el material a utilizar a 5-6 metros de distancia y nos tendríamos que mover aumentando el riesgo de contaminación.
• Menos de 35 m2 sería demasiado pequeño, el personal de quirófano no podría moverse de forma cómoda.
Puertas:
• Ideal puertas corredizas porque eliminan las corrientes de aire causadas por las puertas giratorias
• Puertas corredizas no deben quedar dentro de las paredes. Pero si corredizo superficial
• Mantener la puerta de quirófano cerrada, excepto que haya necesidad de pasaje de equipamiento, personal o pacientes
• Por lo general son de tipo volandero, provistas de un viso de 25x25 cm. y de ancho de 1.50 mts.
Paredes y techos:
• Los techos deben ser lisos, de material inalterable y absorbentes del sonido.
• Las paredes y puertas deben ser anti flama y estar revestidas con material impermeable e inalterable, a prueba de manchas, sin grietas, de fácil limpieza, sin brillo, sin colores fatigantes para la vista.
• Los quirófanos deben estar desprovisto de ventanas al exterior y las tuviera deberán estar selladas herméticamente.
• No deben usar los azulejos para revestir sus paredes debido a que las uniones son sitios propicios para el desarrollo de gérmenes.
Pisos:
• Los pisos deben ser antiestáticos para disipar la electricidad de los equipos y personal, y como prevenir la acumulación de cargas electrostáticas en sitios que se usan anestésicos inflamables.
• De material plano, impermeables, inalterable, duros y resistentes. A nivel del zócalo, las esquinas deben ser redondeadas para facilitar su limpieza.
• Hay disponibles pisos conductores de losa de cemento, linóleo y terrazo.
Presión positiva:
• El aire debe ser expulsado desde los quirófanos hacia las zonas no estériles, extrayendo las partículas flotantes.
• Para conseguir este objetivo, la instalación de aire acondicionado ha de estar calculada para obtener mayor presión en el quirófano. La diferencia de presión ha de ser como mínimo de cinco milibares entre cada zona, es decir: dentro del quirófano habrá presión atmosférica + quince milibares, en las zonas pre y post-quirúrgicas será de presión atmosférica +10 milibares, y por último en la zona de entrada-salida de pacientes será de presión atmosférica + 5 milibares.
Humedad y temperatura:
• El control de la temperatura y la humedad del área quirúrgica es automático, con sensores de ambiente que mandan una señal a los reguladores y éstos, a su vez, gobiernan las etapas de producción de frío o calor.
• Debe conservar una alta humedad relativa de 55% para ayudar a reducir la posibilidad de explosión.
• Las chispas se forman con mayor facilidad si la humedad es baja.
• La Temperatura se debe conservar entre 18 a 24° C (termostato).
Control del ambiente:
• El hombre se calcula que emite en su entorno próximo un N° determinado de partículas de 0,5 a 10 um de diámetro. Estas partículas se ponen en suspensión en el aire, y se producen por las escamas cutáneas, la sudoración y principalmente por gotas de Flügge de las vías respiratorias.
• El mejoramiento del ambiente en Quirófano se obtiene principalmente con un personal bien entrenado, que usa la pijama quirúrgica correctamente, que transita solo lo indispensable dentro del quirófano, que habla lo menos posible durante la intervenciones y que se apega a las normas de asepsia y antisepsia
Iluminación:
• La iluminación general debe ser:
• Distribuida uniformemente por el quirófano
• Suficiente para detectar cambios en el color de la piel del paciente ( 200 bujías-pie)
• Proporcionada con la del campo operatorio, para reducir la fatiga ocular.
• Tanto en el área operatoria como la general en el quirófano debe ser flexible, ajustable y controlable.
• La relación entre la brillantez en el sitio quirúrgico, la periferia del mismo y el perímetro del quirófano debe ser 5:3:1
La iluminación Quirúrgica debe ser:
• Intensa, sin reflejos y regulable en intensidad
• Iluminar en la área de incisión a un rango de 2500 a 12 500 bujías-pie(27 000 a 127 000 lux)
• Una profundidad de foco de 25 a 30 cm. permite una intensidad que sea similar en la superficie y parte profunda
• No producir sombras
• Color azul blanco (luz diurna).
• No producir calor
• De fácil limpieza
• Fácil de ajustar en posiciones
Climatización:
El quirófano debe estar aislado del exterior y dotado de un sistema de aire acondicionado provisto de filtros especiales (retienen el 99% de las partículas mayores de 3 micras). Con control de filtros y grado de humedad (revisión c/6meses) Este sistema de aire acondicionado debe de ser de flujo laminar y debe tener un control de humedad
Distribución del aire en el quirófano:
Ventilación mecánica:
• Se utilizan depuradores o precipitadores electrostáticos, para limpiar el aire de polvo, vapores y otra materia particulada.
• No eliminan adecuadamente las bacterias.
• Es un método muy eficaz y útil.
Filtración:
• Eficiencia determinada por la velocidad, volumen y dirección de la corriente de aire.
• Purifica el aire pasándolo por una serie de filtros, que eliminan partículas gruesas y finas y microorganismos, proporcionando así esencialmente aire estéril.
Corriente de aire:
• Velocidad: el número de cambios de aire por hora o por la velocidad de ventilación.
• Volumen del aire: suficientemente grande para diluir el aire dentro de la sala, entrar con rapidez tal que desplace contaminado.
• Dirección: eliminación de contaminantes.
• Presión positiva.
Corriente unidireccional o laminar de aire:
• Entra un gran volumen de aire a alta velocidad desde toda una pared al techo, el cual se evacua a través de salidas en la pared opuesta o el piso.
• Corriente horizontal o vertical (la más usada).
Sistema de ventilación: dos filtros; en base y en serie
• Prefiltro: forma de panal de abeja, no permite el ingreso de ningún objeto de grandes dimensiones al sistema de ventilación. Sistema de filtro sostenido por alambre galvanizado.
• HEPA: filtro de alta eficiencia, no permite la adhesión de partículas o gérmenes, sistema de filtro aislado por capas de material aislante que atraen las partículas por ionización. Estos filtros deben constar con un marco galvanizado de 60cm de alto x 60cm de ancho, y 30cm de profundidad.
• Debe cambiarse aproximadamente al año.
• Se recomienda un mínimo número de recambio por hora de 15 a un máximo de 25.
• Es el sistema más eficaz.
Requerimientos de ventilación:
• Ventilación con presión positiva en las salas de operaciones.
• Mantener un mínimo de 15 recambios de aire por hora.
• Filtrar todo el aire a través de filtro con una eficiencia inferior al 90%.
• El aire debe ser introducido a la altura de los techos y aspirado cerca de los pisos.
• No se recomienda el uso de ventilación a través del flujo laminar o colocación de luces ultravioletas.
• Mantener la puerta del quirófano cerrada.
• Limitar el número de personal que entra en el quirófano, sólo lo necesario.
¡No deben utilizarse sistemas de ventilación que incluyen equipos de aire acondicionado. El aire acondicionado es un sistema de refrigeración y ventilación pero no es un sistema de filtración de bacterias!
Bioseguridad en quirófano: Seguridad del ambiente durante los procedimientos
• Asepsia.
• Prevención de la contaminación.
• Instrumentación.
• Empaque y rotulación.
• Esterilización.
• Campo estéril.
• Ropa de campo.
• Vestimenta.
• Agentes de limpieza.
• Piel del paciente.
• Técnicas de asepsia.
• Limpieza: Proceso físico, químico y mecánico que conlleva a remover, separar y eliminar la suciedad orgánica e inorgánica o detritus de la superficies del material / equipos médico quirúrgicos.
• Desinfección: Proceso por el cual se destruye la mayoría, pero no todos, de los microorganismos patógenos presente en los objetos por acción de agentes químicos.
• Descontaminación: Proceso de liberación de un objeto de una sustancia contaminante como la suciedad, material infectante.
• Esterilización: Proceso físico-químico que destruye toda forma de vida (bacterias, virus, hongos) tanto patógenos como no patógenos incluidas sus formas esporuladas altamente resistentes.
Bioseguridad en quirófano: Limpieza, Asepsia, Esterilización del área
Existen diferentes procedimientos físicos, mecánicos y químicos, que se emplean para destruir gérmenes patógenos y no patógenos. A través de estos, los instrumentos quirúrgicos, implantes y muchos otros dispositivos, alcanzan un estado de desinfección que evita la contaminación quirúrgica Al empezar con nuestro trabajo debemos poner al conocimiento diversas definiciones que nos permitirán diferenciar los siguientes conceptos:
Esterilización: es la destrucción o eliminación completa de toda forma de vida microbiana. Puede llevarse a cabo por procesos físicos o químicos (vapor a presión, calor seco, óxido de etileno, líquidos químicos).
Desinfección: es un proceso que elimina la mayoría o todos los microorganismos sobre los objetos inanimados con la excepción de esporas bacterianas. Se efectúa por medio de agentes químicos, clasificados en tres categorías: alta, intermedia y baja, según la intensidad de su acción.
Germicida: agente que destruye microorganismos en especial patógenos, en tejidos vivos y objetos inanimados. Según el germen sobre el que actúa, se lo denominará, funguicida, virucida, bactericida, etc.
Antiséptico: sustancia aplicada en la piel u otro tejido vivo que previene o detiene el crecimiento o la acción de microorganismos por inhibición de su actividad o por su destrucción.
Desinfectante: sustancia que destruye los gérmenes o microorganismos presentes, a excepción de las esporas bacterianas. Se utiliza este término en sustancias aplicadas sobre objetos inanimados.
Limpieza: es la remoción física de materia orgánica o suciedad de los objetos. Generalmente se realiza utilizando agua, con o sin detergentes.
Decontaminación: se puede definir como inactividad de los gérmenes patógenos de los objetos, de modo que sea seguro manipularlos.
Antisépticos y desinfectantes de uso común en hospitales:
Al utilizar cualquiera de éstos productos se debe tener en cuenta que la piel del paciente puede ser sensible a ellos.
• Es conveniente que el antiséptico de elección sea el mismo en todas las áreas geográficas del hospital. Su uso debe estar previamente determinado, excepto áreas especiales donde el espectro del antiséptico que se elige debe ser amplio para eliminar el mayor número posible de gérmenes. También se tendrá en cuenta que no dañe las manos del personal.
• Los antisépticos deben, una vez que llegan a los distintos servicios, fraccionarse en frascos pequeños, opacos y con tapa. El antiséptico que se coloca en estos frascos debe recambiarse diariamente, previo lavado y escurrido del frasco antes de proceder a su rellenado.
• El alcohol al 70% puede colocarse en frascos comunes de vidrio blanco, pero éstos deberán tener tapa hermética.
• Es importante mantener tapados los antisépticos ya que, por ejemplo, en el alcohol yodado, puede alterarse la concentración de cualquiera de sus componentes por evaporación.
• La Iodopovodona jabonosa puede reemplazarse por gluconato de clorhexidina (Hibiscrub M.R.) según la evaluación que, en determinadas situaciones, realice la institución.
IODO-POVIDONA: (Pervinox M.R.) (Fada M.R.)
Es un iodóforo que resulta de la combinación de iodo con un agente solubilizador (PVP o povidona) que mantiene la eficacia germicida del iodo y resulta en un antiséptico relativamente libre de toxicidad e irritación. Está disponible en forma de solución jabonosa y como solución tópica. Esta forma de iodo no irrita ni mancha y ha sido ampliamente aceptada en los últimos años para una gran variedad de aplicaciones preventivas, de limpieza (solución jabonosa para lavado de manos y baño previo prequirúrgico) y terapéuticas, incluyendo su uso en curación de heridas. La más comúnmente empleada es la solución al 10%. Hay otros compuestos que están sometidos a investigación. Se cree que es microbicida, no meramente bactericida, lo que significa que además de las bacterias Gram (+) y Gram (-), eliminan virus, hongos, protozoos y levaduras. Se recomienda usarla sin diluir. Las soluciones jabonosas son desinfectantes de nivel intermedio y bajo, pudiéndoselas usar en materiales semicríticos y no críticos.
GLUCONATO DE CLORHEXIDINA AL 4% (Hibiscrub M.R., Butyl M.R.)
Es un agente bactericida tópico eficaz contra gérmenes Gram (+) y Gram (-), pero de mayor eficacia sobre los primeros. Es también efectivo contra hongos y virus, pero su acción es muy baja sobre el Mycobacterium tuberculosis. El envase debe tener las mismas características que se recomiendan para la Iodopovidona. Presentación:
- Clorhexidina jabonosa
- Clorhexidina alcohólica (no está en el mercado común).
Se lo recomienda para:
- Baño del paciente (preferentemente no en cama ya que mancha las sábanas).
- Lavado de manos.
La ventaja de éste antiséptico es una importante acción residual sobre la piel (entre 3 y 6 horas). No se lo debe usar para desinfección de elementos o superficies, puesto que se inactiva en presencia de materia orgánica y materiales como corcho, algodón o goma.
HEXACLOROFENO (FISOHEX M.R.)
Es un agente bacteriostático más eficaz contra los gérmenes Gram (+) que contra los Gram (-), especialmente los estafilococos. Las materias orgánicas interfieren en su acción. Aunque una sola aplicación apenas modifica la flora cutánea, tiene efectos, acumulativos. Por lo tanto, puede usarse en duchas preoperatorias durante dos a cuatro días. Cuando se ingiere o absorbe a través de una grieta en la piel o membranas mucosas (o incluso a través de piel intacta de algunos niños), el hexaclorofeno provoca una neurotoxicidad potencialmente cuando existen erupciones cutáneas, quemaduras o heridas abiertas, ni en recién nacidos o pacientes de Neonatología. Se lo considera como a otros fenólicos, como desinfectante de nivel intermedio o bajo. Puede usarse en materiales no críticos y limpieza del ambiente hospitalario.
PERÓXIDO DE HIDROGENO (Agua oxigenada)
Ha sido reconocido como germicida desde hace más de 100 años atrás. Ha sido empleado durante años para promover la limpieza y debridamiento de las heridas. Tiene un débil efecto germicida y fácilmente se degrada a oxígeno molecular y agua. Es muy importante su estabilidad, (6-10%), lo que es muy difícil de garantizar en nuestros mercados en relación al tiempo de almacenamiento. Su acción es mecánica, las burbujas de oxígeno desprenden tejido muerto y las bolsas de bacterias ayudan a eliminarlas de la herida. Tiene inconvenientes, puede crear ampollas llenas de aire en los nuevos epitelios, separándolos del tejido subyacente. Por consiguiente, el peróxido de hidrógeno no debe utilizarse cuando la herida está adecuadamente debridada y se está formando epitelio nuevo. Tras su aplicación, debe eliminarse de la herida con solución fisiológica. Tampoco debe emplearse en ciertas heridas profundas ni en la cavidad peritoneal, pues podría provocar un émbolo gaseoso en los capilares y vasos linfáticos. Se ha demostrado que es bactericida, virucida y fungicida. La inmersión de material limpio en una solución estabilizada al 6% proporcionaría una desinfección de alto nivel en treinta minutos. Su estabilidad no está garantizada en nuestro medio, por lo que no se la recomienda. Corroe metales como el cobre, aluminio y zinc. Debe mantenerse al abrigo de la luz.
ALCOHOL
El alcohol etílico al 70% (etanol) es el que más comúnmente se encuentra en el ambiente hospitalario. Se lo recomienda para:
- Antisepsia de la piel en pacientes alérgicos al Iodo (debe dejarse actuar entre uno y dos minutos).
- Desinfección de termómetros axilares y rectales.
- Desinfección de endoscopios fibroópticos.
Es eficaz contra la mayoría de las bacterias patógenas, pero de acción imprevisible contra los hongos y virus. Algo más potente es el alcohol isopropílico al 70-100% (Isopropanol). Ambos resecan la piel, lesionan el epitelio nuevo y provocan ardor cuando se aplican sobre heridas abiertas. El isopropanol también provoca vasodilatación bajo la superficie cutánea, de modo que las punciones con aguja sangran más que cuando se utiliza etanol. El uso de alcohol al 70% en las manos es un excelente método que reemplazaría en situaciones de emergencia el lavado con soluciones jabonosas, dada su alta eficacia. No tiene acción residual, pero varios estudios demostraron que es capaz de reducir en un 99,7% la concentración microbiana de la piel de las manos. ALCOHOL IODADO
Es una combinación de iodo con alcohol al 70%. Se debe utilizar en concentraciones al 2%. Actúa sobre bacterias Gram (+), Gram (-), Mycobacterium tuberculosis y hongos. Se lo utiliza como antiséptico de elección para la preparación de la zona operatoria de la piel. Debe mantenerse en recipientes opacos y tapados para evitar que por evaporación se alteren las concentraciones iniciales con que el producto llega proveniente de la farmacia del hospital.
AMONIOS CUATERNARIOS (Cl. de Benzalconio: Tersotyl M.R.) (DG6 M.R.)
Estos compuestos tuvieron amplio uso desde su inicio como germicida en el año 1935. Son buenos agentes de limpieza, pero actualmente no se recomiendan como antisépticos de piel y tejidos, ya que diversos estudios han documentado que en ellos sobreviven y desarrollan bacterias Gram (-), que han podido relacionarse con brotes de infecciones hospitalarias. Materiales como el algodón y las gasas disminuyen su actividad, porque absorben los ingredientes activos. No se los debe utilizar para la desinfección de elementos críticos o semicríticos. Solamente para el tratamiento de materiales no críticos. No eliminan esporas ni determinados virus, como por ejemplo el de la Hepatitis B. Debe usarse con cuidado, ya que se ha visto que algunas soluciones permiten el crecimiento de Pseudonomas.
COMPUESTOS MERCURIALES (Merthiolate M.R.)
Son antisépticos que inactivan rápidamente en presencia de proteínas. Se requieren altas concentraciones de mercuriales para alcanzar un efecto bactericida: son desinfectantes de bajo nivel y prácticamente no cumplen ningún rol en las estrategias modernas de desinfección. Usado sobre materiales o superficies debe recordarse que corroe los metales.
FORMALDEHÍDO
Inactiva microorganismos a través de la alcalinización de las proteínas. Se presenta en concentraciones del 40%. La solución acuosa es bactericida, tuberculicida, fungicida, esporicida y virucida. Según su dilución actuará como esterilizante, luego de un tiempo prolongado o como desinfectante de alto nivel. Se lo utiliza para la inactivación de bacterias en los sistemas de distribución de agua tratada de los servicios de Hemodiálisis. Si se lo emplea en la reutilización de membranas su concentración será del 4%, con un tiempo de contacto de 24 Hs. como mínimo. Debe tenerse presente que los filtros deben ser enjuagados cuidadosamente antes de usarse. Resultan convenientes monitoreos periódicos de formaldehído residual. Los vapores de formaldehído tienen efectos tóxicos e irritantes, por lo que es necesaria la utilización de elementos protectores durante su manipulación. (Máscaras respiratorias, protectores oculares, guantes resistentes y delantales impermeables). El ambiente de trabajo debe contar con un adecuado sistema de recambio de aire. Concentraciones ambientales de 2 p.p.m. han ocasionado efectos tóxicos. Las pastillas de formalina no deben utilizarse en cajas de instrumental, guantes, etc. Su acción germicida solo se produce en la vaporización por calor. Actualmente se desaconseja su uso en quirófanos o habitaciones de pacientes, por ser no solo un procedimiento riesgoso (efecto carcinogénico) sino también ineficaz. Por las razones expuestas, su uso queda limitado a los servicios de Hemodiálisis.
GLUTARALDEHÍDO AL 2%
Es una solución estable, bactericida de amplio espectro, eficaz contra virus, de efectiva acción esporicida. Resulta activo ante presencia de materia orgánica. Algunas publicaciones indican que no es corrosivo para los metales, gomas y lentes, mientras que otras indican presencia de corrosión a largo plazo. No tiene efectos deletéreos sobre cementos y lentes de endoscopios. Se debe evitar la corrosión por contacto, debida a la presencia de dos metales diferentes en presencia de un electrolito conductor: agua. (Ej.: No mezclar acero inoxidable con instrumental de níquel). Actúa afectando las lipoproteínas de la membrana celular y el citoplasma de las formas bacterianas vegetativas, altera el sistema enzimático y el daño en la membrana permite la salida de sustancias y componentes intracelulares y facilita la entrada directa del desinfectante al citoplasma. Entre los factores que influencian su actividad, se debe tener en cuenta: (Ver factores que influyen en los procedimientos de desinfección)
- Ph: Solución alcalina. 7.9
- Concentración: al 2%
- Temperatura: ambiente
- Materia orgánica: Tratar de disminuir su presencia en los materiales a desinfectar. Uno de los factores más importantes es la limpieza previa del material, requisito sin el cual el proceso de desinfección fracasaría. El glutaraldehído es incrustante de la sangre.
Recientes estudios han podido demostrar que concentraciones de glutaraldehido disminuyen del 2,1% (Ph 8.5) al 1,3% (Ph 7.4) a lo largo de un período de 28 días a temperatura ambiente. El glutaraldehido tiene una vida media entre 14 y 28 días. Los preparados comerciales tienen una solución "activadora", un inhibidor de corrosión y glutaraldehido al 2%. La solución "activadora" se coloca en el momento de preparar el producto para usar por primera vez. Debe tenerse la precaución de mezclar muy bien la preparación, para evitar obtener una solución parcialmente activada.
MATERIALES QUE SE PUEDEN DECONTAMINAR, DESINFECTAR Y ESTERILIZAR CON GLUTARALDEHIDO AL 2%
• Aluminio, zinc, acero de carbono, carburo de tungsteno, acero inoxidable, acero cromado, cloruro de polivinílico, policarbonato, polietileno, poli propileno, sondas de neopreno, silicón, tubos de látex, tubos de Krotón, y nylon rígido.
• Resulta de utilidad para materiales especiales, como LARINGOSCOPIOS, ELECTROBISTURIES, ENDOSCOPIOS, LUCES ÓPTICAS, etc., que por su calidad no pueden ser sometidos a procedimientos de decontaminación habituales o por calor, como por ej. el autoclavado y a los que el Hipoclorito de sodio ya sea al 1 o al 10% les produce con el tiempo un importante deterioro.
• Se debe controlar diariamente, hasta que se establezca un promedio para el uso y duración del glutaraldehido "activado", con tiras medidoras de Ph. y con tiras medidoras del porcentaje de concentración, que debe mantenerse siempre al 2%. La capacidad germicida de la solución varía según el uso del producto activado. A mayor uso diario, se produce una disminución de la vida media del mismo. Se recomienda su medición y no el uso estandarizado durante 14 ( endoscopios, por ej., por posibilidad de bacilo de Koch ) o 28 días. Algunas marcas comerciales de este producto ofrecen tiras reactivas destinadas a medir la concentración del mismo, Es por ello que conviene tener en cuenta las especificaciones del fabricante. Hay varias marcas comerciales disponibles en el mercado.
• La contaminación de la solución con materia orgánica influenciará en la pérdida de la actividad. Materias orgánicas como sangre o pus, podrían actuar protegiendo especies microbianas o compitiendo con la molécula desinfectante, reduciendo su actividad.
• Se ha comprobado disminución en la actividad del glutaraldehido cuando se diluye con agua.
• Cuando se lo utiliza como DESINFECTANTE DE ALTO NIVEL en instrumentos sometidos a limpieza previa, la mayoría de los estudios sugieren un tiempo de contacto no menor a 10 minutos. Cuando la finalidad es la DECONTAMINACIÓN el tiempo se extenderá a 30 minutos y cuando el objetivo es la ESTERILIZACIÓN : 10 HORAS o más.
• Los objetos sometidos a desinfección con glutaraldehido se someterán a previa limpieza manual. ( Realizada con guantes y protección ocular ).
• La limpieza manual se realiza cepillando la superficie de los instrumentos con cepillos duros ( no de metal ). Ej. cepillo de dientes o de uñas, bajo chorro de agua fría.
• No se debe usar agua a más de 45 grados centígrados, pues coagula la albúmina y hace más difícil la limpieza.
• Las superficies no deben frotarse con polvos limpiadores domésticos, abrasivos, lana de acero, esponjas de metal, cepillo de alambre, porque estos rayan los metales, aumentando las posibilidades de corrosión.
• Los cepillos de limpieza, una vez usados, deben ser lavados, desinfectados (Hipoclorito al 1%) y secados para evitar que se contaminen.
• Los detergentes empleados en la limpieza, no deben ser abrasivos ni cáusticos ni precipitar en aguas duras. Instrumentos acanalados, huecos o con cualquier tipo de luz, deben ser lavados en su interior mediante presión por medio de una jeringa o similar.
• Este procedimiento también es válido cuando se sumerge el elemento en el glutaraldehido, a efectos de que el desinfectante contacte con todas las partes del instrumental a desinfectar.
• Después de la limpieza manual , el enjuague es muy importante, ya que se debe retirar todo resto de detergente antes de sumergir el instrumental en la solución desinfectante. (no menos de dos minutos).
• Resulta por lo expuesto relativamente fácil el uso de glutaraldehido, pero si bien es de baja irritabilidad y toxicidad, puede tener algunos efectos tóxicos para el personal que lo manipula, ya sea en procesos de desinfección, decontaminación o esterilización.
• Del mismo modo, puede resultar tóxico para el paciente expuesto al instrumental tratado, que en algunos casos puede involucrar el contacto con la sangre.
• Algunas investigaciones mostraron que los plásticos y las gomas absorben el 10% del glutaraldehido y lo liberan después de 24 Hs.
• La absorción de glutaraldehido depende del tiempo de contacto entre el enjuague del material. Esta investigación sugiere la inmersión del material en agua estéril en tres baños diferentes, agitando frecuentemente el material (2 minutos en total ). Tener en cuenta el enjuague a presión con jeringa en instrumental con luz interior.
• El glutaraldehido es levemente irritante de la piel, severamente irritante de los ojos y membranas mucosas. Se han documentado dermatitis de contacto en asistentes dentales y enfermeras del quirófano por no adoptar medidas de bioseguridad. La inhalación de aldehídos también resulta tóxica.
• Debe utilizarse en un ambiente exclusivo, con buena aireación.
• El Personal que lo utilizará debe estar entrenado en su correcto manejo y debe conocer las medidas de bioseguridad que debe emplear para su manipuleo.
• La vestimenta de los operadores consistirá en:
• Barbijo, Protección ocular (Antiparras o gafas, para evitar riesgo de salpicaduras en los ojos) y guantes resistentes. Dado que no se puede medir la cantidad de partículas por millón que se encuentran presentes en la atmósfera del lugar donde se utiliza el producto, se recomienda que los operadores no trabajen en dicho lugar durante mas de quince o veinte minutos continuos.
• Si el ambiente cuenta con extractor de aire, a la altura de las mesadas de trabajo, el riesgo de toxicidad para los operadores disminuye. Se recomienda mantener los contenedores de glutaraldehido activado correctamente tapados, salvo en el momento en que se realizan los procedimientos.
Saber más sobre Áreas de Quirófano
- Áreas del quirófano: estructura y zonas del quirófano» Saber más
- Áreas quirófano: infrastructura y construcción » Saber más
- Zonas del quirófano» Saber más
- Partes del quirófano» Saber más
- ¿Qué es un quirófano?» Saber más
- Equipamiento del quirófano» Saber más
- Estructura del quirófano» Saber más
- Gestión de material del área quirófano» Saber más
- Instrumentos del quirófano» Saber más
- Mesa del quirófano» Saber más
- Bioseguridad en quirófano» Saber más
- Riesgo del personal del área quirófano» Saber más
- Quirófano inteligente» Saber más
- Organización de las Áreas quirófano del Hospital» Saber más


