Normas del quirófano
Normas quirófano: normas de las instalaciones quirúrgicas
El funcionamiento, en la mayoría de los quirófanos debe de ser continuo, sin interrupciones, y con unas garantías de funcionamiento del 100% ya que un malfuncionamiento de ellas puede poner en riesgo la seguridad y la salud tanto del paciente como de los trabajadores. Por lo tanto se debe poner especial énfasis en el diseño, en la ejecución, en la puesta en marcha y en el mantenimiento de las instalaciones. En cuanto al diseño es importante que exista por parte de la propiedad un responsable que canalice las necesidades, usos y requerimientos de cada espacio, sobre todo en el área de quirófanos, realizando una detallada descripción de los elementos mínimos necesarios a instalar, usos de cada quirófano y de cada espacio para, en base a estos plantear el diseño de los distintos sistemas de instalaciones. Este capítulo está dedicado a revisar los aspectos más relevantes, incluyendo la normativa, sobre las complejas instalaciones del quirófano: electricidad; climatización; instalaciones mecánicas; y puesta en marcha y mantenimiento de las instalaciones del quirófano.
Normas quirófano: Electricidad
Normativa Normativa de obligado cumplimiento
• Reglamento Electrotécnico para Baja Tensión (REBT) (RD842/2002, de 2 de Agosto), especialmente las siguientes instrucciones técnicas: ITC-BT-28. Instalaciones en locales de pública concurrencia. ITC-BT-38. Requisitos particulares para la instalación eléctrica en quirófanos y salas de intervención.
• Norma UNE 20460-7-710 - Instalaciones eléctricas en los edificios. Reglas para las instalaciones y emplazamientos especiales. Locales de uso médico.
• Código Técnico de la Edificación (RD 314/2006, de 17 de Marzo). Sección SU4 Seguridad frente al riesgo causado por iluminación inadecuada. Sección HE 3 Eficiencia energética de las instalaciones de iluminación.
• UNE-EN 12464-1: 2003. Iluminación de los lugares de trabajo. Parte I: Lugares de trabajo en interiores.
Funciones de la instalación eléctrica
Las infraestructuras sanitarias, en general, tienen condicionantes específicos desde el punto de vista de las instalaciones eléctricas; pero es en zonas como los bloques quirúrgicos donde el nivel de exigencia es mayor. Ello viene motivado por los requisitos de las actividades que en ellos se desarrollan y la criticidad del estado de los pacientes. Las instalaciones eléctricas deben contribuir a garantizar las siguientes funciones dentro del quirófano:
• Alumbrado normal.
• Alumbrado de emergencia.
• Suministro eléctrico.
• Seguridad de las personas.
Dentro del quirófano hay zonas especialmente sensibles, los quirófanos y las salas de intervención. El concepto de sala de intervención requiere de una explicación más detallada, ya que se hará referencia al mismo en los apartados siguientes.
Quirófano
El REBT dedica su instrucción ITC-BT-38 a los requisitos particulares para la instalación eléctrica en los quirófanos y las salas de intervención; pero en ningún momento define lo que debe entenderse por "sala de intervención". El reglamento prescribe la conexión de las masas metálicas de los receptores invasivos a un embarrado común de equipotencialidad.También indica que deben alimentarse a través de transformadores separadores. Afortunadamente sí da una definición de "receptor invasivo".
"Se entiende por receptor invasivo eléctricamente aquel que desde el punto de vista eléctrico penetra parcial o completamente en el interior del cuerpo bien por un orificio corporal o a través de la superficie corporal. Esto es, aquellos productos que por su utilización endocavitaria pudieran presentar riesgo de microchoque sobre el paciente. A título de ejemplo pueden citarse, electrobisturíes, equipos radiológicos de aplicación cardiovascular de intervención, ciertos equipos de monitorización, etc. Los receptores invasivos deberán conectarse a la red de alimentación a través de un transformador de aislamiento."
Asimismo, la ITC-BT-38 obliga al empleo de transformadores de aislamiento en los quirófanos o salas de intervención de "aquellos equipos en los que una interrupción de suministro puede poner en peligro, directa o indirectamente, al paciente o al personal implicado y para limitar las corrientes de fuga que pudieran producirse".
Es la norma UNE 20460-7-710 la que aporta algo de luz al concepto de "sala de intervención". En la norma se clasifica a los locales de uso médico dentro de tres grupos, denominados como grupo 0, grupo 1 y grupo 2. Dentro del grupo 1 se incluyen los locales de uso médico en los que son susceptibles de ser utilizadas partes aplicadas de los equipos de electromedicina unidos a la alimentación general.
• Partes aplicadas exteriores o
• Partes aplicadas a los fluidos corporales pero no al corazón.
Dentro del grupo 2 se incluyen los locales de uso médico en los que son susceptibles de ser utilizadas partes aplicadas de los equipos de electromedicina unidos a la alimentación general, aplicadas al o en el corazón por procedimientos intra-cardiacos. En estos locales se determina el uso de un sistema IT (neutro aislado con transformador de aislamiento). La norma indica que la clasificación de locales viene ligada al tipo de contacto entre una parte aplicada y el paciente. La clasificación deberá hacerse de acuerdo con el cuerpo médico o la organización encargada de sanidad. La norma además indica unas tablas de clasificación de locales a modo de ejemplo, sin pretender ser exhaustiva.
De todo ello se deduce que deben considerarse los locales de grupos 1 y 2 de la norma como salas de intervención del REBT. Se utilizarán la definición de sala de grupo 1,2 y de receptor invasivo para considerar un local como "sala de intervención".
Según la norma se considerarán como locales de grupo 2 los quirófanos y ante-quirófanos y como locales de grupo 1 las salas de anestesia y las de recuperación postoperatoria.
Alumbrado normal
Las instalaciones de alumbrado de las zonas de quirófano deberán diseñarse de acuerdo al Código Técnico de la Edificación (CTE). Dos son las secciones que tratan los diferentes aspectos de la iluminación:
• Sección SU4: seguridad frente al riesgo de iluminación inadecuado.
• Sección HE3: eficiencia energética en instalaciones de iluminación.
La sección SU4 tiene como objetivo básico "reducir a límites aceptables el riesgo de que los usuarios sufran daños inmediatos durante el uso previsto de los edificios" y establece unos valores mínimos de nivel de iluminación. Contempla solo aspectos de seguridad. La sección HE3 establece parámetros y criterios de cálculo de las instalaciones para que la iluminación sea eficiente desde el punto de vista energético y sea adecuada a las necesidades según el uso del local y la tarea a realizar. Se define un índice de la eficiencia energética y la necesidad de encendido de la iluminación por zonas y el control y regulación de la iluminación en función de la luz natural. Para el resto de parámetros remite a la norma UNE 12464.1. El índice que mide la eficiencia energética es el denominado "Valor de eficiencia energética de la instalación" o VEEI. Determina la potencia eléctrica instalada para una referencia de 1 m² y 100 lux. Cuanto mayor sea el índice, mayor será el consumo eléctrico y por tanto menos eficiente será el sistema. Se establecen valores máximos admisibles de VEEI en función de la zona, clasificada ésta dentro de dos grupos:
• Grupo 1: zonas de no representación. Se anteponen los criterios técnicos a criterios de diseño, imagen o estado anímico.
• Grupo 2: zonas de representación. Se anteponen los criterios de diseño, imagen o estado anímico que se quiere trasmitir al usuario sobre criterios de eficiencia energética.
Ejemplos de salas de diagnóstico incluidas dentro del grupo 1 serían salas de examen. Quedarían excluidas de la anterior clasificación las salas de intervención, quirófanos y otras salas que se puedan considerar como especiales. Zonas comunes, como pasillos, pueden encuadrarse según el caso en grupo 1 o 2. Podría considerarse el pasillo limpio y la zona de recuperación postoperatoria dentro del grupo 2, intentando favorecer un estado anímico positivo y relajado en el paciente. En cambio, el pasillo sucio podría clasificarse dentro del grupo 1, atendiendo a criterios puramente funcionales. La norma UNE 21464.1 clasifica las diferentes áreas interiores y establece los requisitos de iluminación de cada una de ellas, indicando los valores mínimos de los siguientes parámetros:
• Iluminancia mantenida (Em) expresado en luxes. En áreas donde pueden llevarse a cabo tareas con diferentes requisitos sería adecuado que el sistema fuera regulable para darle flexibilidad.
• Índice de deslumbramiento unificado UGR. El deslumbramiento excesivo supone estrés visual y dificulta las condiciones de trabajo del personal sanitario.
• Índice de rendimiento de color (Ra). La reproducción de los colores de la manera más fiel posible es un requisito crucial en salas de operación, quirófanos, preoperatorias y de recuperación, donde se indican valores mínimos de 90 sobre 100.
Asimismo, se tiene en cuenta la relación entre la iluminación en el área donde se desarrolla la tarea y el área circundante para evitar la fatiga debida al excesivo contraste y facilitar la acomodación. En el quirófano se demandan de 10.000 a 100.000 lux en el área de operación y una iluminación de áreas circundantes de 500 lux. La norma incorpora una tabla específica para centros sanitarios, tabla 5.7, debiendo remitirse para zonas no incluidas en ella a la tabla 5.1, zonas de tráfico y áreas comunes dentro de edificios.
Recomendaciones:
• Incrementar los niveles de iluminación ambiente en quirófanos al orden de los 750-1000 lux para reducir el contraste con la lámpara quirúrgica.
• Niveles de iluminación bajos para quirófanos de cirugía laparoscó pica.
• Uso de luz regulable. Flexibiliza el uso de los locales. Se recomien dan reactancias regulables con valores de regulación mínima del orden del 1%, como las reactancias DALI.
• Establecer en proyecto el rendimiento del color de las lámparas y garantizar su cumplimiento en la ejecución del mismo. Ra de 90.
• Uso de reactancias electrónicas. Evitan parpadeos y mejoran la efi ciencia energética.
• Establecer en proyecto el índice de deslumbramiento y eficiencia de la luminaria y mantenerlo en la ejecución. UGRL de 19.
• Instalación de luminarias estériles con IP (índice de protección) elevado en áreas asépticas.Valores habituales son IP.54 o IP.65.
Tendencias:
El mundo del alumbrado apunta a fuentes de luz eficientes y de larga vida, con baja emisión de calor. Actualmente la tecnología LED está incrementando su rendimiento luminoso y se espera que en un futuro pueda sustituir a las lámparas actuales en algunas aplicaciones dentro del campo hospitalario.
Alumbrado de emergencia
En caso de fallo del alumbrado normal debe preverse un sistema de alumbrado de emergencia.
Características del alumbrado de emergencia:
Actuación de forma automática en un tiempo máximo de 0,5 s.
Tipos de alumbrado de emergencia:
• Alumbrado de evacuación: permite el reconocimiento y la utilización de los medios o rutas de evacuación.
• Alumbrado ambiente o anti-pánico: evita el riesgo de pánico identificando el acceso a rutas de evacuación e identificación de obstáculos.
• Alumbrado de zonas de alto riesgo: permite la interrupción con seguridad de trabajos en actividades potencialmente peligrosas o en un entorno peligroso.
• Alumbrado de reemplazamiento: alumbrado que permite la continuidad de las actividades normales.
Autonomía del alumbrado de seguridad:
• 1 hora en general.
• 2 horas en áreas de hospitalización.
Alumbrado de reemplazamiento en áreas en salas de intervención, las destinadas a tratamiento intensivo salas de curas, paritorios y urgencias:
• Autonomía de 2 horas.
• Nivel de iluminancia igual al del alumbrado normal.
Una solución ampliamente utilizada en alumbrado de seguridad es el uso de bloques autónomos, pudiendo utilizarse un mismo equipo para cumplir varias funciones del alumbrado de seguridad, por ejemplo: evacuación y anti-pánico.
Recomendaciones:
• Autonomía de 2 horas del alumbrado de seguridad en todo el quirófano.
• Uso de Sistemas de Alimentación Ininterrumpida (SAIS) para garantizar el alumbrado de reemplazamiento. Se debería utilizar cableado y canalizaciones resistentes al fuego, dado que en este caso las luminarias pasarán a ser servicios de seguridad (ITC-BT- 28).
• Uso de lámpara quirúrgica con batería de 2 horas y transformador independiente.
Garantía de suministro
Dada la continua utilización de equipos electromédicos en sistemas de asistencia vital, la garantía del suministro eléctrico es de capital importancia. El suministro al quirófano no puede entenderse separado del centro hospitalario, del que depende. Un hospital con un sistema bien concebido desde el punto de vista de la garantía de suministro es básico para que pueda garantizarse esta en el quirófano. Según el reglamento de baja tensión los centros hospitalarios son centros de pública concurrencia y como tales están sujetos a ciertas prescripciones de seguridad de suministro y, además, los quirófanos y salas de intervención están sujetos a prescripciones adicionales. Se distinguirá entre:
• Garantía de suministro en locales de pública concurrencia.
• Garantía de suministro en quirófanos y salas de intervención.
Garantía de suministro de locales de pública concurrencia
Según el REBT, en su instrucción ITC-BT-28, los centros hospitalarios son centros clasificados como locales de pública concurrencia. Como tales deben garantizar el suministro eléctrico a servicios de seguridad en caso de fallo del suministro normal. Para ello deben dotarse de un suministro complementario al suministro normal. Atendiendo al porcentaje de potencia del suministro complementario respecto al suministro normal, puede exigirse, en general:
• Suministro de socorro: 15% de la potencia normal.
• Suministro de reserva: 25% de la potencia normal.
Los sistemas que pueden utilizarse para disponer de suministro complementario pueden ser:
• Derivaciones separadas de la red de distribución, independientes de la alimentación normal.
• Generadores.
• Baterías de acumuladores.
Un aspecto importante a tener en cuenta es que, cuando haya una única fuente para los servicios de seguridad no podrá utilizarse como reemplazamiento, es decir, para alimentar equipos que no sean de seguridad. Punto este importante a la hora de determinar el número de generadores. Soluciones habituales:
• Doble acometida de compañía.
• Grupos electrógenos.
Garantía de suministro en quirófanos y salas de intervención
El REBT, en su instrucción ITC-BT-38 obliga a disponer de "un suministro especial complementario" para los quirófanos y salas de intervención.
Características:
• Debe entrar en funcionamiento de modo automático en un máximo de 0,5 s.
• Debe soportar la lámpara de quirófano o sala de intervención y equipos de asistencia vital.
• Autonomía mínima de 2 horas.
• Este suministro es independiente del suministro complementario obligado en ITC-BT-28. No puede aprovecharse el suministro complementario ni para garantizar el tiempo de conmutación ni la autonomía.
El hecho de que el tiempo de actuación sea tan corto, lleva en la práctica a contar con un sistema de SAI (Sistema de Alimentación Ininterrumpida).
Tipos de SAIS:
• SAI estático: sistema electrónico que almacena la energía en baterías.
• SAI dinámico: sistema mecánico con inercia suficiente para evitar el corte, acoplado a un generador movido por un combustible.
En adelante se hará referencia a SAIS estáticos, por ser los más ampliamente utilizados en la práctica. La demanda de la autonomía de 2 horas plantea la incógnita de qué se entiende por "equipos de asistencia vital". El SAI debe alimentar un transformador separador de una potencia determinada. Parecería excesivo considerar la potencia del transformador como la potencia a alimentar durante 2 horas, por el gran volumen y coste de las baterías necesarias. En fase de proyecto es primordial que el personal responsable defina la potencia de los equipos, aunque sea de modo aproximado.
Configuraciones de SAIS:
• SAIS distribuidos. Se dispone un SAI individual para cada sala.
• SAI centralizado. Se dispone un SAI para alimentar un conjunto de salas.
• SAI centralizado redundante. El SAI centralizado dispone de 2 equipos, capaces cualquiera de ellos de soportar la totalidad de la potencia necesaria.
• Combinaciones de las anteriores.
Ventajas de SAI distribuido:
• Cercanía del SAI al punto de entrega de la potencia. Se minimiza el número de elementos intermedios susceptibles de fallar.
Ventajas de SAIS centralizados:
• El local en que se instala está acondicionado especialmente en cuanto a temperatura, siendo este parámetro crítico para las baterías.
• El local es de acceso único al personal de mantenimiento, frente a pequeños equipos situados en los "pasillos de sucio".
Recomendaciones de diseño:
• El SAI deberá poder soportar la corriente de conexión del transformador al que alimenta.
• La potencia nominal del SAI deberá ser capaz de alimentar la potencia nominal del transformador.
• La autonomía de 2 horas se mantendrá para un porcentaje de la potencia nominal del SAI, en función de la previsión de potencia de equipos de "asistencia vital" y la lámpara.
• Utilización de cable RF en caso de SAI centralizado.
Seguridad de las personas
Un paciente con sus facultades físicas disminuidas acusa en mayor medida los efectos de la corriente eléctrica. Asimismo debe tenerse en cuenta que la piel actúa como limitadora de la intensidad de la corriente eléctrica; en caso de estar la piel mojada o haberse realizado incisiones en la misma, el valor de la corriente eléctrica será más elevada en caso de contacto eléctrico. El paciente está conectado a equipos de asistencia vital que deben estar siempre alimentados, no siendo deseable una interrupción de suministro.
Según ITC-BT-38, para minimizar el riesgo para las personas, para la alimentación de los equipos en los que una interrupción de servicio puede poner en peligro, directa o indirectamente, al paciente o al personal implicado debe emplearse un sistema que cumpla con las siguientes condiciones:
• Limitar la corriente de fuga.
• Evitar interrupciones de suministro.
El sistema utilizado para dichos equipos es el de neutro aislado (IT) que constará de:
• Transformador separador que alimentará dichos equipos, situado en cuadro eléctrico.
• Vigilador de aislamiento en cuadro eléctrico.
• El cuadro eléctrico debe situarse fuera de las sala, en sus inmediaciones y fácilmente accesible.
• Repetidor de vigilador de aislamiento, situado en el quirófano o sala de intervención.
• Red equipotencial en la sala, para evitar diferencias de potencial entre masas metálicas.
Funcionamiento:
• En caso de un primer fallo, la corriente es de valor despreciable y no actúan las protecciones.
• El vigilador de aislamiento indica que ha habido un defecto.
• El repetidor de aislamiento señaliza el defecto en la sala para apercibir al personal médico.
• Un segundo fallo puede provocar una corriente de valor elevado y la actuación de las protecciones, interrumpiéndose el suministro al equipo implicado.
Del funcionamiento se desprende que el personal médico debe avisar de forma urgente e inmediata al personal de mantenimiento del hospital, para que solucionen el problema antes de dar lugar a un segundo defecto, que podría ser fatal.
Condiciones para la correcta implantación:
• Valores estrictos de la conexión equipotencial en la sala, de acuerdo con el Reglamento Electrotécnico para Baja tensión (REBT).
• Protección adecuada de transformador contra sobreintensidades.
• Coordinación de protecciones (selectividad) de los circuitos de salida del transformador respecto a la protección de entrada. Ello implica la elección de la protección adecuada, así como las características del mismo transformador.
• La ITC-BT-38 indica que "los dispositivos alimentados a través de un transformador de aislamiento no deben protegerse con diferenciales en el primario ni en el secundario del transformador". Las protecciones a instalar habitualmente son los interruptores automáticos.
Existen equipos en el quirófano o sala de intervención, tales como equipos de Rayos X o de potencia superior a 5 kVA, que no precisan ser alimentados a través del transformador separador. Dichos equipos deberán protegerse mediante interruptores diferenciales de clase "A". Dentro de los equipos que deberían alimentarse a través de un transformador separador deberían incluirse los sistemas de monitorización en salas como la preanestesia o la recuperación postoperatoria.
Transformador de aislamiento
Las características del transformador deben adecuarse a la norma UNE 20.615, según indica el REBT.
Recomendaciones:
• Utilización de transformadores con Vcc (tensión de cortocircuito) de un valor entre el 5% y el 10% para establecer una selectividad adecuada entre protecciones.
• Utilización de transformadores trifásicos para potencias elevadas, con secundario en triángulo. De este modo se reducen los posibles desequilibrios en la red.
• Protección del primario del transformador con interruptores automáticos omnipolares de corriente nominal ajustada a la del transformador. No es adecuado sobredimensionar la protección al doble o triple de la corriente nominal como indican algunos fabricantes.
• Protección de los circuitos que cuelgan del secundario del trasformador con interruptores automáticos, selectivos con la protección del primario del trasformador. Ej. Un transformador de 7,5 kVA trifásico con relación de trasformación 400/230 V con interruptor automático trifásico de 16A en el primario e interruptores bipolares de 16A en el secundario estaría adecuadamente protegido.Hay que tener en cuenta que la corriente de 16A del secundario es "vista desde el primario" como una corriente de 9,2 A. Sería equivalente a tener aguas arriba un interruptor de 16A y aguas abajo un interruptor de 9,2A.
• Monitorización de la temperatura del transformador.
Vigilador de aislamiento
Las características del vigilador de aislamiento deben adecuarse a la norma UNE 20.615, según indica el REBT.
Recomendaciones:
• Resistencia interna no inferior a 5 M . Reduce las corrientes de fuga que introduce el propio equipo.
• Indicación de alarma en caso de interrupción de la tierra o el cable de conexión.
• Localización de fallos individualmente por circuito, reduciendo el tiempo de intervención.
• Centralización de alarmas en sistema informático.
• Memorización de los defectos con indicación del instante de fallo.
Normas quirófano: Climatización
Normativa
• RD1027/2007, de 20 de julio, por el que se aprueba el Reglamento de instalaciones térmicas en los edificios y sus Instrucciones técnicas complementarias (ITE) y se crea la Comisión asesora para las instalaciones térmicas en los edificios. Corrección de errores del RD 1027/2007.
• El RD 47/2007, del 19 de enero de 2007, aprueba el procedimiento para la certificación de eficiencia energética en los edificios de nueva construcción. Esta exigencia deriva de la Directiva 2002/91/CE.
• RD 314/2006, de 17 de marzo, por el que se aprueba el Código Técnico de la Edificación (BOE nº 74, 28/03/2006).
• Artículo 14. Exigencias básicas de protección frente al ruido (HR).
• Corrección de errores del RD 1371/2007, de 19 de octubre, por el que se aprueba el documento básico "DB-HR Protección frente al ruido" del Código Técnico de la Edificación y se modifica el RD 314/2006, de 17 de marzo, por el que se prueba el Código Técnico de la Edificación.
• Desarrollo de la Ley 37/2003 del Ruido, en lo referente a zonificación acústica, objetivos de calidad y emisiones acústicas según el RD 1367/2007 del 19 de octubre del 2007.
• Ley 34/2007, de 15 de noviembre, de Calidad del aire y protección de la atmósfera (BOE nº 275, 16/11/2007).
• Se establecen los criterios higiénico-sanitarios para la prevención y control de la legionelosis. RD 865/2003, de 4 de julio (BOE nº 171, 18/07/2003).
• Ordenanza general de seguridad e higiene en el trabajo: Orden de 9 de marzo de 1971, del Ministerio de Trabajo (BOE Nº 64 y 65, 16/03/1971) y modificaciones posteriores. Ley 31/1995, de 8 noviembre de la Jefatura del Estado (BOE Nº 269, 10/11/1995). Modificada - Ley 50/1998, de 30-12, de medidas fiscales, administrativas y del orden social (BOE Nº 313. 31-12- 1998). Disposiciones mínimas de seguridad y salud en los lugares de trabajo. RD 486/1997, de 14 de abril, del Ministerio de Trabajo y Asuntos Sociales (BOE Nº 97, 23/04/1997).
• Normas UNE citadas en las normativas y reglamentaciones.
Todos los equipos materiales y componentes de las instalaciones objeto de este proyecto cumplirán las disposiciones particulares que les sean de aplicación además de las prescritas en las Instrucciones Técnicas Complementarias ITE y las derivadas del desarrollo y aplicación del RD 1630/1992. *Modificación. RD 1328/1995 (BOE Nº 198. 19-08-1995).
Funciones de las instalaciones de climatización
Como en el resto de edificios y de estancias del hospital la función principal de la instalación de climatización es la de proporcionar una calidad de aire interior aceptable mediante un nivel de ventilación y filtraje satisfactorio, así como un confort en las condiciones medioambientales, manteniendo en un rango definido la temperatura y la humedad relativa. Se debe cumplir la UNE 100713 "Instalaciones de aire en hospitales", ya que es la única norma española de referencia y además el RITE indica que sus valores son válidos. Esta norma establece desde el punto de vista higiénico dos niveles de locales:
• Clase de local I: con exigencias muy elevadas.Tres niveles de filtración.
• Clase de local II: con exigencias habituales. Dos niveles de filtración.
Tanto la zona de quirófanos, pasillos, almacén, material estéril, entrada y salida, como la de recuperación son consideradas locales clase I. El resto de zonas del quirófano deberían considerarse clase II y por lo tanto con un sistema de climatización de todo aire similar al de resto de zonas del hospital con dos niveles de filtración. Únicamente se deberá prestar especial atención a la regulación de las sobrepresiones para evitar el trasvase de aire desde los locales más sucios a los más limpios. En el quirófano los criterios de confort son más específicos y deben cumplir unos requerimientos más estrictos, tanto para asegurar el confort térmico del equipo de trabajo como la seguridad del paciente. La temperatura del quirófano debe permanecer entre 22 y 26º C y la humedad relativa entre el 45 y 55 % según UNE 100713. En quirófanos de altas prestaciones (quirófano tipo A) hay determinadas intervenciones cardíacas donde la temperatura debe poder descender hasta 17º.
Debido al uso intrínseco del quirófano (operaciones en la que en la mayoría de los casos el paciente se encuentra expuesto por la cirugía a la acción de los patógenos) se debe reducir la posibilidad de infección por vía área y uno de los encargados de realizar esta función es el sistema de climatización. Para que se produzca una infección en el paciente se tienen que dar diversos factores: que la tasa de concentración de partículas infecciosas sea alta, que el tiempo de exposición sea el suficiente, y que el nivel de defensas del paciente sea bajo. El sistema de climatización debe funcionar de tal forma que reduzca la dosis o tasa de partículas por metro cúbico a valores inferiores a los considerados como posibles infecciosos y el tiempo de exposición a ellos. Para ello se instalará un sistema compuesto por tres niveles de filtraje. Con ello se asegura que todo el aire introducido en el local esté dentro de unos contenidos máximos de partículas. Pero, debido a que las personas y el equipamiento médico están entrando y saliendo del quirófano, se puede producir una contaminación de los espacios adyacentes que no disponen de este tipo de filtraje. Para minimizar este riesgo, el sistema de climatización debe proporcionar una sobrepresión al quirófano respecto a sus locales adyacentes, evitando que cuando la puerta se abra penetre aire al interior del quirófano. Para que la sobrepresión de aire sea válida, el quirófano debe funcionar como una caja totalmente estanca: todos los huecos, soportes, equipos, conductos, etc. deben estar completamente sellados; las puertas tanto al lado de limpio como al lado de sucio deben ser estancas. Es recomendable la instalación de esclusas con las zonas que no dispongan clase I, para garantizar que la sobrepresión mantenida en dichas zonas se mantiene aunque exista apertura de puertas. Existen estudios de dinámica de fluidos en los que se demuestra que, aunque exista sobrepresión en la zona de clase I respecto a las zonas adyacentes, al abrir una puerta se producen reflujos de aire desde la zona sucia a la limpia. Con el personal quirúrgico trabajando en el interior del quirófano se producen movimientos de aire diferentes, estancamientos en algunas zonas y una mayor contaminación por entradas y salidas y por aporte de esas personas. Por ello el factor de contaminación más crítico es el número de personas que se encuentran en el interior del quirófano. Debido a ello se debe limitar al máximo el número de personas que se encuentren en el interior del quirófano.
Para limitar el grado de contaminación de un quirófano a valores aceptables la UNE 100713 establece un caudal mínimo a impulsar de 2.400 m3/h (667 l/s) por quirófano, con al menos 20 movimientos/hora. Otra de las funciones que debe cumplir la instalación de climatización es la dilución de gases o contaminantes que puedan existir en el interior de la sala de operaciones, como gases anestésicos, gases medicinales u otro tipo de contaminantes. Para cumplir este punto la norma UNE 100713 establece un mínimo de aire exterior de 1.200 m3/h (333 l/s), aunque es recomendable introducir todo el caudal del quirófano como aire exterior (al menos en los quirófanos tipo B), lo que por otro lado es recomendado por la norma UNE 100713. Con este volumen de aire, queda justificado para el REBT la no consideración del ambiente como atmósfera explosiva al quedar diluidos convenientemente los gases anestésicos. En cuanto a la recuperación postoperatoria (URPA) el RITE también nos remite a la UNE 100713 la cual establece un nivel de ventilación mínimo de 30 m3/h x m2 (8,33 l/s x m2). Para el resto de zonas del quirófano establece 15 m3/h x m2 (4,16 l/s x m2). El rango de temperaturas y de humedad relativa indicadas son las mismas para todas las zonas: 22-26 ºC y 45-55% HR. Esta UNE también establece el nivel de presión sonora máxima en 40 dB(A) para todo el área de quirófano excepto para recuperación postoperatoria en la que se fija en 35 dB(A).
Sistemas de climatización en quirófanos
Desde el punto de vista de la climatización se pueden distinguir 3 tipos de quirófanos A, B y C.
Quirófanos Tipo C
Son quirófanos que no se encuentran dentro del ámbito del quirófano y por lo tanto no se contemplan en este documento.
Quirófanos Tipo B
Son los quirófanos más habituales. Se encuentran englobados en este ámbito todos aquellos que se encuentran dentro del quirófano y no se encuentran englobados dentro de quirófano tipo A. La difusión de aire se realiza con régimen laminar o turbulento. Este último consiste en un caudal impulsado desde una difusión por techo que logra una mezcla con el aire ambiente mediante inducción y con ello la dilución de contaminantes y la homogeneidad de temperaturas y de humedades relativas. El retorno se coloca en la pared, si es posible en las cuatro paredes o esquinas (al menos se recomienda en dos paredes opuestas) y con 1.200 m3/h de caudal evacuado por rejillas ubicadas en la parte inferior de la pared a unos 15 cm. del suelo. El resto de caudal se extrae por la parte superior de la pared. Con ello se consigue una recirculación de todo el aire de la sala evitando estancamientos de aire. Además se eliminan posibles gases inflamables (más pesados que el aire) que se acumularían en la parte inferior del quirófano.
Quirófanos Tipo A
Son quirófanos especializados, con un sistema de climatización con un alto coste de implantación y de explotación. Por ello su uso se recomienda en quirófanos de muy altas prestaciones (cirugía cardiaca, transplante de órganos, neurocirugía, cirugía traumatológica y vascular con implantes) en los que se necesita un ambiente lo más estéril posible, ya que una posible infección podría tener graves consecuencias. Esto se consigue instalando un sistema de difusión de aire laminar en el interior de la sala. Para ello se incrementa el volumen de aire a impulsar de tal forma que en la zona tratada (zona cercana a la mesa de operaciones) se consiga un volumen de aire tal que desplace todo el aire de esta zona e impida que penetre aire de las zonas limítrofes a la zona del enfermo. Funciona como un pistón de aire que desplaza una gran corriente de aire. Para conseguir el efecto buscado se necesitan entre 80 y 150 movimientos/hora con al menos 20 renovaciones/hora de aire exterior. El retorno se realizaría igual que en el caso de quirófanos tipo B.
Recuperación postoperatoria (URPA)
El sistema comúnmente empleado en recuperación postoperatoria consiste en un climatizador independiente del resto de zonas con un sistema de distribución de aire con 3 niveles de filtración incluyendo difusión con régimen turbulento mediante difusores con filtros absolutos en el falso techo del ambiente. En este caso, al no ser utilizados gases anestésicos combustibles no es necesario realizar el retorno por la parte inferior de la pared. Así que las rejillas del retorno se pueden instalar en techo.
Componentes del sistema de climatización
Producción
Es recomendable que se garantice la zona del quirófano con suministro de emergencia autónomo, ya que en el caso de un fallo continuo del suministro de compañía (avería en subestación, en centro de seccionamiento, en línea de compañía, etc.), al menos, se podrían acabar de realizar las operaciones comenzadas y las futuras urgentes. Para ello tanto un equipo de producción de frío, como uno de calor, como los equipos de bombeo, los climatizadores y el sistema de gestión deberían suministrarse desde el grupo electrógeno.
Climatizador
Para garantizar una buena regulación y que las operaciones de mantenimiento de un quirófano no afecten a otro es imprescindible disponer de un climatizador independiente por quirófano. Es recomendable ubicar los climatizadores de quirófano cerca del quirófano. Cada climatizador estará situado lo más cerca posible de la sala a climatizar para con ello limitar al mínimo las distancias de conductos y con ello el riesgo de acumulación de suciedad y restos orgánicos en los mismos. Es conveniente instalar los climatizadores en una galería técnica cubierta, ello permitirá un mejor mantenimiento de los equipos, una vida más larga de los mismos y una contaminación menor de los espacios interiores.
Según la UNE 100173:
• La toma de aire deberá estar a 2,5 m. de la cubierta o tejado y del terreno y a 10 m. de lugares donde circulen vehículos.
• La descarga de aire deberá estar situada a una distancia, de al menos, entre 7,0 m. y 0,5 m. de las entradas de aire, dependiendo del caudal, velocidad de descarga y contaminación del aire de descarga.
Es recomendable que el climatizador cumpla con la norma UNE-EN 1886 "Ventilación de edificios. Unidades de tratamiento de aire. Rendimiento mecánico", en cuanto al grado de estanqueidad y aislamiento. Es recomendable que la unidad de tratamiento cumpla los siguientes requisitos:
• Paredes interiores lisas sin elementos cortantes o salientes con acabado en acero inoxidable.
• Carcasa de soporte de filtros estanca.
• Ventiladores acoplados directamente al motor (sin correas).
• Ventiladores con palas a reacción, ya que son más estables con
• variaciones de caudal.
• Motores con variador de frecuencia independiente.
• Baterías accesibles desde ambos lados con un máximo por batería de 4 filas. Si es necesario más de 4 (por ejemplo en frío) se doblará la batería, cada una con sus respectivos registros.
• Bandeja de condensados realizada en acero inoxidable y con pendiente para evitar agua estancada.
• El sifón de agua de la recogida de las baterías será de al menos 5 cm.
• Enclavamiento de emergencia entre ventilador de extracción y de impulsión, para que en el caso de que el ventilador de impulsión se detenga también se pare el de extracción.
El silenciador, de ser necesario, estará incorporado en el climatizador antes del 2º nivel de filtración. Hay que considerar que el gasto energético de la instalación de climatización supone entre el 36 y el 46 % del gasto energético total de un hospital. Por ello se debe minimizar este consumo en la medida de lo posible. Una medida que supone un considerable ahorro es el uso de recuperadores de energía en la unidad climatizadora. Según el RITE su uso es obligatorio para caudales de expulsión superiores a 0,5 m3/s (500l/s). Aunque nuestro caudal sea inferior, también es conveniente su uso. No son recomendables los recuperadores entálpicos ya que su posibilidad de limpieza es muy limitada. Otra medida a considerar para mejorar el ahorro energético, es la posibilidad de funcionamiento del quirófano en modo espera. En este caso el quirófano se encontraría al 25 % de su caudal, aunque manteniendo la sobrepresión requerida. Este uso se puede dar cuando el quirófano se encuentra sin funcionamiento. Tanto en las operaciones de limpieza como en las de mantenimiento el quirófano debe funcionar en modo normal. La instalación de climatización de quirófanos nunca debe pararse. Para el supuesto de paro de emergencia, o mantenimiento es conveniente instalar unas compuertas de cierre motorizadas en la red de conductos. En cuanto a los quirófanos tipo A en los que se necesite descender la temperatura del ambiente hasta 17ºC en un momento de la operación, esto se puede lograr utilizando 2 baterías de frío. Una de ellas de agua convencional con la que podríamos conseguir hasta 20ºC y otra de expansión directa con la que llegaríamos hasta los 17ºC. Una humedad adecuada es necesaria para garantizar el confort humano y para limitar la generación de posibles corrientes estáticas que podrían generar explosiones en el caso de que se combinaran con gases anestésicos combustibles. Para conseguir este punto, en la mayoría de los casos será necesaria la instalación de humectación. Es recomendable la instalación de equipos autónomos de humectación por lanza de vapor.Aunque su consumo energético es más alto que en el resto de opciones su nivel higiénico es muy superior.
Otra opción a considerar en instalaciones grandes sería una instalación centralizada con producción de vapor por calderas y distribución hasta cada climatizador. En este caso hay que considerar que tanto las calderas como la red de tuberías no deben emitir ninguna sustancia que pueda contaminar este vapor de agua. Una posible configuración del climatizador podría ser la siguiente:
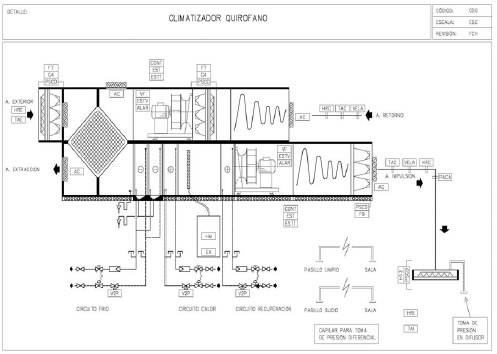
Conductos
La misión de los conductos es transportar el aire tratado desde el climatizador hasta la difusión de la sala, conservando su caudal, temperatura, humedad y propiedades higiénicas. Para ello, y como se ha comentado anteriormente, se recomienda que la red de conductos sea lo más corta posible, ya que es un punto probable de acumulación de suciedad. Los conductos deben tener un coeficiente de rugosidad inferior a 0,3 m. En ningún caso se podrán emplear conductos de fibra o con aislamiento interior. Se recomiendan sean de chapa galvanizada tipo METU, que permite un desmontaje mecánico de todos los tramos del conducto y una estanqueidad mayor que el de junta engatillada. Para garantizar su estanqueidad se sellarán todas las juntas del sistema de conductos. La clase de estanqueidad recomendada es C. Se deberán instalar compuertas de limpieza según UNE-ENV 12097, y siempre en las cercanías a todas las compuertas de regulación y cortafuegos. Son preferibles por su mayor facilidad de limpieza y estanqueidad los conductos circulares a los rectangulares. En ningún caso se podrán instalar conductos flexibles en el interior de las zonas clase I, ya que no es posible su limpieza.
Difusión
Los elementos de impulsión incorporarán los filtros absolutos, cuando se dispongan de 3 niveles de filtrado. Es recomendable que la velocidad del aire a la salida del difusor laminar esté comprendida entre 0,15 y 0,18 m/s. En régimen turbulento se debe seleccionar la difusión de manera que la velocidad media en la zona ocupada sea inferior a 0,15 m/s. Es recomendable la instalación de un sistema de extracción de humos de equipos electromédicos que puedan generar humo, gases, etc., como el electrobisturí.
Filtraje
Para cumplir el grado de filtraje requerido se necesitan 3 niveles de filtraje. El primero de ellos es un filtro plano de eficacia F7 según RITE incorporado en la entrada de aire del climatizador con prefiltro de protección. El segundo de ellos sería un filtro de bolsas de eficacia F9 según RITE instalado como última unidad del climatizador. En el caso de ser necesario la instalación de silenciador su ubicación se debe realizar antes del segundo nivel de filtraje. El tercero de ellos sería un filtro absoluto de eficacia H13 instalado en la propia difusión de aire de la sala a tratar, según UNE 100713. Es conveniente la instalación de una toma para la medición de presión antes del filtro absoluto, para comprobar el caudal introducido en la sala, así como una sonda de presión diferencial en el filtro para disponer de la lectura de su grado de ensuciamiento. En la extracción del aire de la sala se instalará al menos un filtro G4 antes del ventilador según RITE. La sección de recuperación deberá ser protegida según RITE con un filtro al menos F6. Si el ambiente exterior tuviera contaminación por gases se deberían instalar filtros de gases o filtros químicos.
Regulación
Todo el sistema debe estar controlado y regulado por un sistema de gestión centralizado formado por controladores con funcionamiento independiente y autónomo del bus de comunicaciones y del ordenador centralizado, de tal forma que puedan funcionar aunque el ordenador central o el bus de comunicaciones se encuentren fuera de servicio. Es recomendable alimentar de grupo electrógeno y de SAI a dicha instalación. En quirófanos se debe impulsar siempre el mismo caudal de aire para asegurar las renovaciones de aire requeridas. El ventilador de impulsión deberá disponer de un variador de frecuencia que variará la velocidad de giro del ventilador a medida que el filtro absoluto se ensucia. Este variador estará comandado por una sonda de caudal de aire ubicada en el conducto de impulsión. Para conseguir la sobrepresión de la sala es recomendable que el caudal de retorno sea un 15% inferior al de impulsión. El ventilador de retorno deberá tener otro variador de frecuencia para asegurar la sobrepresión de la sala. Se instalará una sonda de presión diferencial entre el quirófano y el pasillo de limpio y otra entre el quirófano y el pasillo de sucio que dirigirán este variador para que si no se consigue sobrepresión el caudal de este ventilador disminuya. Es recomendable mantener al menos 5 Pa de sobrepresión entre el quirófano y el pasillo de limpio y 15 Pa entre el quirófano y el pasillo de sucio. Es conveniente que en la propia sala de intervención exista un elemento que indique el estado del caudal, temperatura, humedad relativa y sobrepresión del quirófano y que con ese mismo elemento se puedan modificar dichos valores además de poder modificar el modo a quirófano en espera. Se recomienda que dicho elemento se instale en el panel de control. Es conveniente disponer de capilar para poder realizar lectura de la presión diferencial con sonda de presión diferencial portátil de precisión con las puertas y esclusas cerradas. Estos capilares se deben instalar entre quirófano y pasillo limpio así como entre quirófano y pasillo sucio. Es recomendable que la sonda de temperatura y humedad relativa se sitúe en ambiente.
Ejecución
Tal y como se ha comentado anteriormente se deben planificar muy detalladamente los trabajos a realizar en el quirófano, ya que su complejidad es grande, el número de oficios y de personas trabajando y sus requerimientos higiénicos son máximos. Es recomendable, por el polvo que se genera, que la obra civil (incluyendo albañilería, taladros, rozas, etc. y a falta de falsos techos) se encuentre completamente ejecutada antes del comienzo de las instalaciones, especialmente en cuanto a lo que concierne a los conductos de aire acondicionado. Es importante garantizar que en todo el proceso desde fábrica, transporte, descarga y sobre todo acopio y montaje los conductos se encuentran cerrados y sin posibilidad de acumular polvo o suciedad del ambiente. Al final de cada día se deben tapar (con un plástico o cartón) los conductos que se encuentren abiertos. En cuanto a registros, no se deben prever ningún registro en el interior del quirófano por lo que los elementos que lo necesiten deberán ser colocados en las zonas limítrofes, si hay doble pasillo se ubicará preferiblemente en el pasillo de circulación de sucio. Un aspecto a tener en cuenta es la altura necesaria en interior de falsos techos. No son recomendables alturas inferiores a 80 cm. ni la utilización de vigas de cuelgue.
Normas quirófano: Instalaciones mecánicas
Normativa
A las instalaciones Mecánicas le es de aplicación la siguiente normativa:
• RD 314/2006, de 17 de marzo, por el cual se aprueba el Código Técnico de la Edificación. Ministerio de Vivienda. B.O.E. Nº 74 de 28 de marzo de 2006. Decreto básico SI Seguridad en caso de incendio y RD 1371/2007 de 19 de octubre, por el que se aprueba el decreto básico DB-HR Protecciones contra el ruido del Código Técnico de la Edificación y se modifica el RD 314/2006 de 17 de marzo por el cual se aprueba el Código Técnico de la Edificación. Ministerio Vivienda B.O.E. Nº 254, de 23 octubre 2007.
• RD 1942/1993, de 5 de noviembre, por el que se aprueba el Reglamento de Instalaciones de Protección Contra Incendios, Ministerio de Industria y Energía. B.O.E. de 14 de diciembre de 1993 y Orden de 16 de abril de 1998 sobre normas de procedimiento y desarrollo del RD 1942/1993, de 5 de noviembre, por el que se aprueba el Reglamento de Instalaciones de Protección Contra Incendios y se revisa el anexo I y los apéndices del mismo. Ministerio de Industria y Energía. B.O.E. de 28 de abril de 1998.
• RD 393/2007, de 23 de marzo, por el que se aprueba la Norma Básica de Autoprotección de los centros, establecimientos y dependencias dedicadas a actividades que pueden dar origen a situaciones de emergencia. Ministerio del Interior. B.O.E. Nº 72, de 24 de marzo 2007. Pág. 12.841.
• RD 314/2006, de 17 de marzo, por el que se aprueba el Código Técnico de la Edificación. Ministerio de la Vivienda.B.O.E. Nº 74 de 28 de marzo de 2006. Documento Básico HS 4. Suministro de agua.
• RD 314/2006, de 17 de marzo, por el que se aprueba el Código Técnico de la Edificación. Ministerio de la Vivienda.B.O.E. Nº 74 de 28 de marzo de 2006. Documento Básico HS 5. Evacuación de aguas.
• Norma UNE-EN-ISO 7396-1. Sistemas de canalización de gases medicinales. Parte 1: Sistemas de canalizaciones para gases medicinales comprimidos y de vacío. Noviembre 2007. (No es de obligado cumplimiento, aunque sí recomendable su aplicación).
• Norma UNE-EN-ISO 7396-2. Sistemas de canalización de gases medicinales. Parte 2: Sistemas finales de evacuación de gases anestésicos. (No es de obligado cumplimiento, aunque sí recomendable su aplicación).
Instalaciones de gases medicinales y vacío
Para las instalaciones de gases medicinales y vacío del quirófano no existe una normativa de obligado cumplimiento por lo que se utilizan como referencia normas internacionales ISO que han sido transformadas en normas europeas y normas UNE. En estas instalaciones en el quirófano se incluye el suministro de oxígeno, aire comprimido medicinal respirable, aire comprimido alta presión o como alternativa el nitrógeno gas, protóxido de nitrógeno y los correspondientes al vacío y a la extracción de gases anestésicos. En relación con la dotación de una instalación centralizada de CO2, debe evaluarse la relación de su coste-beneficio en función del número de quirófanos dedicados o especializados en cirugía laparoscópica (equipos de laparoscopia fijos) o en bloques quirúrgicos o quirófanos en los que sea previsible una importante actividad de especialidades como cirugía general, ginecología o urología, en donde una relevante proporción de la misma puede ser laparoscópica.
Suministro
El suministro de gases medicinales y de vacío al quirófano debe ser independiente de otros suministros al hospital, es decir, directa desde las centrales de gases y doble, a saber, con doble línea de suministro a fin de garantizar el suministro incluso en casos de avería o mantenimiento de una línea. En la entrada a cada quirófano o en la conexión a las torretas deben existir válvulas de corte para independizar un quirófano o torre en caso de avería.
Dotaciones de gases y vacío
En los quirófanos es normal colocar las tomas de gases en las torretas de anestesiólogo y de cirujano para evitar la existencia de tubos por el suelo alrededor de la mesa de operaciones. En la torreta de anestesiólogo es normal colocar dos tomas de oxígeno, dos tomas de vacío, una toma de aire comprimido respirable y una toma de protóxido de nitrógeno. En la misma torreta se coloca una toma especial de extracción de gases anestésicos. En la torreta del cirujano es normal colocar una toma de oxígeno, dos tomas de vacío, una toma de aire comprimido respirable, una toma de protóxido de nitrógeno y una toma de dióxido de carbono utilizada para laparoscopia. En la misma torreta se coloca una toma de aire comprimido a alta presión para accionamiento de instrumental médico. Este gas puede ser sustituido por gas nitrógeno pero tiene un coste mucho más elevado. La distribución de las tomas en las dos torretas permite que los actores del acto quirúrgico puedan variar de posición en función del lugar donde se realiza la operación. Además de las tomas de gases y vacío situadas en las torretas en algunos hospitales se completa la dotación de tomas con algunas colocadas en alguna pared del quirófano o en el panel de control. Las tomas de extracción de gases anestésicos situadas en las torretas del anestesiólogo se conectan a un eyector alimentado por aire comprimido, descargando al exterior del edificio. En la zona de preanestesia se coloca una toma de oxígeno, una toma de vacío, una toma de aire comprimido respirable y una toma de protóxido de nitrógeno en la cabecera de cada camilla. En la URPA se coloca una toma de oxígeno, una toma de vacío, una toma de aire comprimido respirable y una toma de protóxido de nitrógeno, para cada camilla y colocadas en un carril de instalaciones.
Alarmas
Es preciso disponer de alarmas ópticas y acústicas para conocer de inmediato si se ha producido una bajada de presión en cada toma de gas o de vacío. Estas alarmas pueden colocarse en el interior de cada quirófano, en el panel de control o estar centralizadas en la zona de supervisora de quirófano y en el control de la URPA.
Instalaciones de fontanería y saneamiento
Las instalaciones de fontanería y saneamiento son complementarias para el quirófano. Deben cumplir el Código Técnico de la Edificación. Las tuberías de agua servirán para alimentar a los lavabos previos a los quirófanos y las pilas situadas en la zona de preanestesia, sala de descanso, limpio y sucio de la zona de reanimación postoperatoria, vertedero en pasillo sucio y los vestuarios generales del quirófano. En la entrada a cada local con puntos de agua se deberán instalar válvulas de corte para independizar una zona en caso de avería o necesidad. Se deberán aislar las tuberías de agua fría para evitar condensaciones y las tuberías de agua caliente para evitar pérdidas de calor. La forma de realizar la distribución de tuberías, sin tramos sin recirculación permitirá realizar controles y tratamientos periódicos para prevenir la proliferación de Legionella. Se deberá evitar la existencia de bajantes verticales en el interior del quirófano o colectores horizontales en el falso techo del quirófano. Si es imprescindible su paso se deberán aislar para evitar ruidos molestos durante las operaciones.
Instalaciones de seguridad contra incendios
La seguridad contra incendios del quirófano está enmarcada en la protección contra incendios de todo el hospital. Debe cumplir el Documento SI del Código Técnico de la Edificación, el Reglamento de Instalaciones de Protección Contra Incendios y la Norma Básica de Autoprotección. Los conatos de incendio en el quirófano se han reducido considerablemente en los últimos años, debido al menor grado de inflamabilidad de los gases anestésicos empleados, que era antiguamente la principal causa de los incendios. Actualmente la mayor parte de los conatos de incendios están relacionados con riesgos eléctricos de los cuadros y equipamiento electromédico o a la llegada de humos procedente de otras áreas del hospital. La seguridad contra incendios del quirófano debe ser completa y equilibrada en los aspectos de seguridad pasiva, seguridad activa y seguridad operativa.
Seguridad pasiva
La seguridad pasiva evitará la propagación de un incendio y de los humos en el quirófano, aislará la zona de otros espacios del hospital y permitirá realizar la evacuación del quirófano de una manera segura y ordenada. Comprenderá aspectos como: Sectorización. Sellado de pasos de instalaciones. Uso de materiales de acabado adecuados. Vías de evacuación.
• Sectorización: Todo el quirófano, incluyendo el área de reanimación postoperatoria, debe formar un sector de incendios independiente. A su vez el quirófano conviene que esté dividido en dos sectores de incendio independientes de manera que un conato de incendios no colapse la actividad de todos los quirófanos.La resistencia al fuego de la sectorización debe estar comprendida entre 60 y 120 minutos dependiendo de la altura de evacuación. El acceso al sector deberá hacerse a través de vestíbulos de independencia con puertas homologadas resistentes al fuego. Estas puertas pueden ser habitualmente retenidas con electroimanes para facilitar el paso de camas y camillas. Los conductos de la instalación de climatización, al atravesar paredes o forjados delimitadores de sector de incendio, deben disponer de compuertas cortafuegos de accionamiento automático a través de las instalaciones de detección automática.
• Sellado paso instalaciones
Las paredes y forjados delimitadores de los dos sectores de incendio, deben estar completamente sellados en los cruces de instalaciones con materiales de la misma resistencia al fuego para garantizar la estanqueidad del sector frente al paso de humos.
• Uso de materiales de acabados
Los materiales de acabado de las paredes, suelos y falsos techos de todas las dependencias del quirófano deben ser realizados con materiales de difícil combustión, autoextinguibles, que no contribuyan a la transmisión del incendio y que no desprendan humos ni gases tóxicos en caso de incendio. Los techos y paredes deben ser B-s1, dO y los suelos CFL-s1. Disponiendo de los certificados de ensayos homologados de que garanticen esta categoría y colocados de manera adecuada.
• Vías de evacuación
El quirófano debe disponer al menos de dos vías de evacuación seguras, alternativas y libres de humos hasta dos escaleras protegidas para facilitar la evacuación en caso de un conato de incendio dentro o fuera del quirófano. El quirófano nunca debe estar situado por debajo de la primera planta sótano porque la evacuación ascendente siempre es más lenta y dificultosa que la evacuación descendente.
• Seguridad activa
La seguridad activa incluye las instalaciones propiamente de protección contra incendios que permitirán localizar con prontitud el conato de incendio, poder transmitir información de la alarma producida y combatir el incendio con medios propios del hospital hasta la llegada de los equipos de bomberos. Comprenderá aspectos como: Detección del conato de incendio. Sistemas de transmisión de la alarma. Medios de extinción.
• Detección
Es muy importante para el quirófano que cualquier conato de incendio se detecte lo más rápidamente posible a fin de que se pueda combatir de inmediato con medios sencillos, evitando su propagación. Todas las dependencias deben estar equipadas con un detector. Se emplearán preferentemente detectores de identificación individual del tipo óptico de humos. El lazo de unión de los detectores con la central debe discurrir por lugares del hospital de bajo riesgo de incendio.Además de la detección cualquier punto del quirófano se debe encontrar a menos de 25 metros de un pulsador manual de alarma conectado con la central de detección situada en el centro de seguridad del hospital.
• Transmisión de la alarma
Al funcionar un detector o un pulsador manual de alarma del quirófano, desde la central se debe transmitir la alarma de incendios hacia el exterior del hospital (cuerpo de bomberos) a los equipos de intervención del propio hospital y a los ocupantes del quirófano, mediante sirenas de alarma, la red de megafonía y otros medios de comunicación. Al mismo tiempo desde la central se darán órdenes para realizar una serie de actuaciones que facilitarán la estanqueidad del sector (cierre de las compuertas cortafuegos de la instalación de climatización y cierre de las puertas cortafuegos retenidas por electroimanes) y de la evacuación (cambio del funcionamiento libre de los ascensores y montacargas mediante pulsadores a actuación por llave de emergencia).
• Medios de extinción
En el quirófano se debe disponer de extintores portátiles y de equipos de manguera (bocas de incendio equipadas). Cualquier punto del quirófano se debe encontrar a menos de 15 metros de un extintor. Se emplearán preferentemente extintores de polvo seco polivalente antibrasa para conatos de materias sólidas combustibles o de dióxido de carbono CO2 para equipos o instalaciones eléctricas. Al mismo tiempo cualquier punto del quirófano deberá estar a menos de 25 metros de un equipo de manguera para quedar bajo su radio de protección. Se emplearán bocas de incendio equipadas situadas preferentemente junto a los accesos y equipadas con mangueras semirrígidas de 25 mm.
• Seguridad operativa
En el Manual de autoprotección del hospital deberá existir un apartado diferenciado para el quirófano por sus características peculiares respecto a otras áreas del hospital. Deberá incluir en sus documentos la disposición del espacio y sus instalaciones, la identificación, análisis y evaluación de los riesgos propios de la actividad, descripción de las medidas y medios de autoprotección disponibles, la clasificación de las emergencias en función del tipo de riesgo, de la gravedad y de la ocupación y medios humanos disponibles, los equipos de emergencia que participarán, los mecanismos de respuesta frente a la emergencia y la manera de realizar la formación e implantación del manual.
Normas quirófano: Puesta en funcionamiento y mantenimiento de quirófanos
Puesta en funcionamiento
Una vez acabada la instalación de un quirófano y antes de ponerlo en servicio, hay que realizar una correcta puesta en marcha. A continuación se indican las actuaciones mínimas a realizar en la puesta en marcha de las instalaciones eléctricas, mecánicas de climatización y gases medicinales.
Instalación de electricidad
Inicialmente, y según el Reglamento de baja tensión, Instrucción Técnica Complementaria 38, es necesario realizar las comprobaciones y mediciones siguientes:
• Continuidad de los conductores activos, conductores de protección y puesta a tierra.
• Resistencia de aislamiento entre conductores activos y tierra en cada circuito. Debe ser superior a 0,5 Megaohm.
• Verificación de la resistencia de la puesta a tierra.
• Funcionamiento de todos los suministros complementarios.
• Resistencia de los conductores de protección y los de equipotencialidad.
• Control de suelos antielectrostáticos.
• Comprobación del funcionamiento de las medidas de protección. Además se deberán realizar las comprobaciones siguientes:
• Medida de la resistencia de los conductores de protección.
• Medida de la resistencia de los conductores de equipotencialidad.
• Control de suelos antielectrostáticos.
• Control del monitor detector de fugas por impedancia.
Medida de la resistencia de los conductores de protección
Se debe de asegurar que la resistencia del conductor de tierra entre la toma de corriente y el embarrado de protección sea pequeña para que una corriente de fuga no sea peligrosa. El valor máximo de referencia aceptado es 0,2 ohmios.
Medida de la resistencia de los conductores de equipotencialidad
Mediante esta medida se pretende asegurar que la resistencia del conductor de equipotencialidad entre cada parte conductora del entorno del paciente y el embarrado de equipotencialidad (EE) sea pequeña para que una corriente de fuga no sea peligrosa. El valor de referencia máximo aceptado es 0,1 ohmios.
Control de suelos antielectrostáticos
Esta medida tiene como objetivo verificar que la acumulación de cargas estáticas no crea peligro en la zona de uso de gases medicinales. Se mide la resistencia entre toma tierra y el electrodo triangular. El valor de referencia máximo aceptado es 1 Megaohmio aunque se admiten hasta 100 Megaohmios siempre que se justifique que esto no favorece la acumulación de cargas electrostáticas peligrosas (MI BT 025). Otras normativas (CEI 62 A) indican 25 Megaohmios.
Control del monitor detector de fugas por impedancia
Esta comprobación se realiza para verificar el correcto funcionamiento del detector de fugas. El valor de referencia nominal de disparo es 4 mA. Los valores límites de disparo son entre 4 y 4,4 mA
Instalaciones mecánicas de climatización
Trabajos preliminares:
• Antes de poner en marcha el sistema de climatización y ventilación se deberán realizar los siguientes trabajos en los climatizadores:
• Limpiar la sala de climatizadores.
• Limpiar la toma de aire exterior y el prefiltro del climatizador.
• Limpiar internamente el climatizador.
• Limpieza de filtros de agua previos a válvulas motorizadas.
• Comprobación del funcionamiento de las compuertas motorizadas.
• Verificar el sentido de giro de los ventiladores.
• Comprobar el estado y limpieza de las bandejas de condensados.
• Comprobar humectación. Calidad de agua.
Para la red de conductos y accesorios se realizarán los trabajos previos siguientes:
• Comprobar la limpieza interior a través de los registros.
• Comprobar la correcta colocación de los elementos de medida y control.
• Comprobar el funcionamiento de las compuertas automáticas y
• verificar su estanqueidad. Retirar los plásticos protectores de las unidades de aire.
• Primer soplado sin filtro absoluto.
• Colocación de filtros absolutos. Puesta en marcha del sistema de humectación.
En las salas de quirófanos:
• Estado de limpieza interior.
• Elementos principales interiores colocados.
• Puertas automáticas en funcionamiento.Verificar estanqueidad.
• Retirar plásticos de protección unidades terminales de aire.
• Primer soplado de aire de la unidad climatizadora sin filtros absolutos.
• Colocación de los filtros absolutos.
• Puesta en marcha de la humectación.
Testeo, ajuste y equilibrado:
Seguidamente se llevará a cabo el TAB (Testing, Adjusting & Balancing):
• Testeo, ajuste y equilibrado. En particular se recomienda:
• Disponer de las fichas técnicas de las instalaciones y equipos, en las que se indiquen los parámetros nominales de los elementos.
• Comprobar el caudal impulsado por cada climatizador, la salida del mismo y el filtro absoluto, para validar caudales y detectar fugas de aire.
• Comprobar el caudal extraído en las salas.
• Comprobar el caudal en cada una de las rejas de aportación de aire a las salas.
• Evaluar la estanqueidad de quirófano.
• Comprobar los flujos de aire en quirófanos.
• Comprobación de las medidas efectuadas por las sondas de presión, temperatura y humedad.Verificar precisión y tiempo de respuesta.
• Comprobación del grado de fugas de los filtros absolutos.
• Comprobación y ajuste de las diferencias de presión entre salas contiguas. Si se ha realizado algún tipo de ajuste habrá que volver a medir caudal impulsado y extraído de las salas hasta conseguir que tanto caudales como diferencias de presión se ajusten a lo establecido en proyecto.
• Comprobación integral del sistema de gestión centralizado.
• Verificar que es capaz de mantener el quirófano a las temperaturas y humedades máximas y mínimas establecidas independientemente de las condiciones exteriores y con las fuentes de calor interiores habituales en una intervención.
• Todos los trabajos de regulación y comprobación deberán realizarse antes de proceder a la toma de muestra de aire para comprobar la calidad ambiental microbiológica en conductos y salas.Todas las mediciones y comprobaciones se realizarán con la instalación funcionando con sus parámetros nominales y en estado stand-by.
Mantenimiento
El mantenimiento específico de los quirófanos es fundamental ya que puede afectar la seguridad de los mismos y de sus usuarios. Se puede dividir en tres instalaciones: eléctricas, mecánicas de climatización y gases medicinales. La normativa de referencia para mantener estas instalaciones es la siguiente:• Reglamento electrotécnico de baja tensión.
• Reglamento de instalaciones térmicas en los edificios.
• UNE 100012:2005.
• UNE 100030 (Obligatoria según el Reglamento de Instalaciones Térmicas en los Edificios).
• UNE 100004:2006.
• UNE 100713:2005.
Como regla general, se deberá de disponer de un registro de operaciones de mantenimiento e históricos, fácil de consultar y a disposición de los técnicos competentes. Las operaciones se clasifican en dos niveles: obligatorio y ordinario. El nivel obligatorio indica que la actuación la impone la reglamentación española vigente. El nivel ordinario, indica que aunque la operación no sea obligatoria desde la reglamentación vigente, se recomienda su realización desde la ingeniería, consultores independiente, normativas UNE o fabricantes.
Conceptos generales
El personal de mantenimiento deberá cumplir los requisitos siguientes:
• Personal con cierta exclusividad en áreas críticas.
• Existencia de programa de mantenimiento exclusivo.
• Existencia de control interno / externo periódico sobre el estado del mantenimiento.
• Trabajo conjunto con el personal de limpieza y responsable del control ambiental.
Se deberá de prestar especial cuidado en la sala técnica de climatizadores:
• Mantener en perfecto estado de limpieza.
• Vigilar condiciones de calidad de toma de aire exterior.
• Limpieza periódica de las diferentes secciones de las unidades climatizadoras.
• En especial la batería de condensados. Conductos.
• Sustitución de las diferentes etapas de filtros de las unidades climatizadoras.
• Revisión periódica del funcionamiento de las unidades humectadoras y su limpieza interior y de la lanza de vapor.
En el interior del quirófano se deberá prestar especial atención a:
• Seguir una estricta disciplina en la manera de realizar las operaciones de mantenimiento (vertido, herramientas, repuestos, embalajes, etc).
• Cuidado del nivel de ensuciamiento de los filtros absolutos.
• Realizar las operaciones de cambio de filtros.
• Control periódico del funcionamiento de los elementos de control y medida.
• Mantenimiento de las condiciones de estanqueidad de los elementos de cierre del quirófano.
• Analizar registros históricos de sistema de gestión.
A continuación se detallan las operaciones particulares a realizar sobre los equipos y elementos de las instalaciones de electricidad y climatización.
Instalación de electricidad
Equipo: Instalación en general. Periodicidad: Semanal. Nivel: Obligatorio. Normativa: Reglamento de Baja Tensión. ITC-BT-38
01.- Revisión del funcionamiento del dispositivo de vigilancia del aislamiento y de los dispositivos de protección.
02.- Registrar en el Libro de mantenimiento del quirófano. Cualquier anomalía se comunicará al responsable de la gestión del mantenimiento del quirófano.
Equipo: Sistema de alimentación ininterrumpida (SAI). Periodicidad: Quincenal. Nivel: Ordinario
01.- Verificar la correcta posición de funcionamiento y ausencia de las alarmas.
02.- Verificar el correcto estado de carga de las baterías a través del display.
03.- Verificar la conexión a los equipos de asistencia vital.
*Se anotará en el ibro de mantenimiento del quirófano los resultados de los controles.
Equipo: Instalación en general. Periodicidad: Mensual. Nivel: Obligatorio. Normativa: Reglamento de Baja Tensión. ITC-BT-38
01.- Realizar medidas de continuidad y de resistencia de aislamiento.
02.- Registrar en el Libro de mantenimiento del quirófano.
Cualquier anomalía se comunicará al responsable de la gestión del mantenimiento del quirófano.
Equipo: Instalación en general. Periodicidad: Anual. Nivel: Obligatorio. Normativa: Reglamento de Baja Tensión. ITC-BT-38
Operaciones a realizar por empresa homologada:
01.- Comprobar el correcto funcionamiento de las medidas de protección.
02.- Comprobar la continuidad de los conductores activos y de los conductores de protección y puesta a tierra.
03.- Comprobar la resistencia de las conexiones de los conductores de protección y de las conexiones de equipotencialidad.
04.- Comprobar la resistencia de aislamiento entre conductores activos y tierra en cada circuito.
05.- Comprobar la resistencia de puesta a tierra.
06.- Comprobar la resistencia de aislamiento de los suelos electrostáticos.
07.- Comprobar el funcionamiento de todos los suministros complementarios.
*Se anotará en el Libro de mantenimiento del quirófano los resultados de los controles.
Instalación de climatización
Equipo: Red de conductos de aire y accesorios. Periodicidad: Anual. Nivel: Ordinario. Normativa: Recomendado según UNE 100012:2005
• 01.- Determinar necesidad de higienización mediante una evaluación del estado de higienización del sistema mediante inspección visual, la realización de un muestreo del estado de las superficies y la realización de un análisis de la calidad del aire de ventilación. Si es necesaria la higienización se recomienda seguir los Protocolos de higienización definidos en la norma UNE 100012:2005.
Equipo: Red de conductos de aire y accesorios. Periodicidad: Anual. Nivel: Obligatorio. Normativa: UNE 100030 (Obligatoria según Reglamento de Instalaciones Térmicas en los Edificios)
• 01.- Inspeccionar el estado del aislamiento.
• 02.- Verificar la estanqueidad inspeccionando las juntas y las conexiones.
• 03.- Verificar la inexistencia de vibraciones.
• 04.- Comprobar, ajustar y regular los caudales.
• 05.- Limpiar los tramos de conducto que presenten suciedad. Equipo: Red de conductos de aire y accesorios. Periodicidad: Anual. Nivel: Ordinario. Normativa: Recomendado según UNE 100030
• 01.- Inspección de estado exterior: oxidaciones, uniones, cintas adhesivas desprendidas, fisuras, pérdidas de aislamiento, enlucidos, etc. Corrección de defectos encontrados.
• 02.- Inspección de estanqueidad. Localización de fugas de aire por juntas o uniones: sellado de uniones.
• 03.- Inspección deformaciones en conducto: corrección de deformaciones o aplicación de refuerzos.
• 04.- Inspección signos de humedad, goteras de agua sobre conductos.
• 05.- Verificación de inexistencia de corrosiones en conductos metálicos. Limpieza y protección de zonas oxidadas.
• 06.- Inspección de estado de uniones.
• 07.- Inspección del estado del aislamiento térmico exterior y barrera antivapor y reparación si procede.
• 08.- Inspección de acoplamientos y uniones flexibles o elásticas con máquinas: corrección de roturas y fugas.
• 09.- Inspección de los soportes: verificación de espaciamiento, anclajes, fijaciones a los tirantes, tacos de anclaje, inexistencia de vibraciones.
• 10.- Inspección interior: suciedad acumulada, desprendimiento de paneles, deflectores, aislamiento, etc. Limpieza interior si procede, según norma UNE 100012.
• 11.- Inspección interior de conductos de fibra de vidrio: verificación de inexistencia de deterioros en las superficies en contacto con el aire, erosiones en la fibra de vidrio. Reparaciones si procede.
• 12.- Comprobación de estado de burletes y juntas de los registros de acceso y sustitución si procede.
• 13.- Comprobación de cierre y ajuste de compuertas manuales de regulación de caudal.
Silenciadores
• 01.- Inspección de estanqueidad: corrección de fugas de aire.
• 02.- Inspección uniones y acoplamientos elásticos con conductos y máqui nas. Reparación de defectos. 03.- Medición de caudales en circulación y pérdidas de carga y comparación con los valores de diseño.
Compuertas de regulación motorizadas
• 01.- Inspección de estado de lamas y goznes de soporte. Limpieza de superficies en contacto con el aire engrase de goznes, si procede.
• 02.- Comprobación del posicionamiento de las compuertas. Apertura y cierre manual.
• 03.- Verificación de la fijación de las lamas. Verificación de inexistencia de ruidos y vibraciones provocadas por el flujo de aire durante el funcionamiento normal. Ajustes si procede.
• 04.- Inspección de los sistemas de accionamiento mecánico: apriete de tornillos y timonería y engrase de rótulas si procede.
• 05.- Verificación de estado y funcionamiento de servomotores. Apriete de conexiones eléctricas. Comprobación de respuesta a las señales de mando.
• 06.- Verificación de recorridos en compuertas motorizadas. Inspección fina les de carrera. Ajustes si procede.
Elementos de difusión, retorno y extracción de aire
• 01.- Inspección del estado exterior: Limpieza de superficies y zonas de influencia.
• 02.- Verificación de la fijación de las lamas. Verificación de inexistencia de ruidos y vibraciones provocadas por el flujo de aire durante el funcionamiento normal. Ajustes si procede.
• 03.- Verificación de estado y funcionalidad de compuertas de regulación de caudal, manuales o automáticas. Comprobación de libre apertura y cierre. Ajustes si procede.
• 04.- Inspección de deflectores. Corrección de orientaciones si procede.
• 05.- Medición de caudales de aire, por muestreo y comparación con los valores de diseño.
• 06.- Verificación del estado y afianzamiento de marcos y elementos de sujeción.
• 07.- Inspección del sellado de elementos de difusión a conductos y paramentos. Corrección si procede.
Compuerta de sobrepresión
• 01.- Inspección de soporte de lamas.Verificación de que no existen ruidos ni golpeteos anómalos durante el funcionamiento. Comprobación del cierre
• de los pasos de aire, en situación de reposo.
• 02.- Limpieza de superficies exteriores. Equipo: Red de conductos de aire y accesorios Periodicidad: Cada 2 años Nivel: Ordinario Normativa: Recomendado según UNE 100004:2006
Compuertas cortafuegos
• 01.- Comprobación de funcionamiento: eliminación de obstáculos para su libre cierre y apertura.
• 02.- Inspección de los mecanismos de actuación y de su respuesta a las señales de mando.
• 03.- Inspección de fusible y conexiones eléctricas. Apriete de conexiones.
• 04.- Comprobación del estado de la clapeta de obturación y de que queda abierta después de la inspección.
Equipo: Unidades de tratamiento de aire (Climatizadores). Periodicidad: Mensual. Nivel: Obligatorio. Normativa: Reglamento de Instalaciones Térmicas en los Edificios IT 3
• 01.- Revisar y limpiar los filtros. Reponerlos si es necesario.
• 02.- Inspeccionar visualmente la ausencia de fugas en prensas, racores y juntas de la red de tuberías y accesorios.
Equipo: Unidades de tratamiento de aire (Climatizadores). Periodicidad: Bimensual. Nivel: Ordinario. Normativa: Recomendado por UNE 100004:2006
• 01.- Desmontar y limpieza del chiclé y electrodos (autoproductor) del humidificador.
• 02.- Desmontar y limpiar la bomba de drenaje del humidificador.
• 03.- Comprobar en los ventiladores del correcto apriete.
• 04.- Comprobar correcto funcionamiento de las compuertas de toma y salida de aire.
• 05.- Verificar los presostatos diferenciales en el sistema de control.
• 06.- En caso de humectadores de placa húmeda, si es necesario desinfectar o sustituir.
Equipo: Unidades de tratamiento de aire (Climatizadores). Periodicidad: Semestral. Nivel: Obligatorio. Normativa: Reglamento de Instalaciones Térmicas en los Edificios IT 3 y UNE 100030
• 01.- Engrasar las compuertas.
• 02.- Comprobar el correcto funcionamiento del desagüe de condensados.
• 03.- Comprobar la ausencia de vibraciones y ruidos.
• 04.- Engrasar los rodillos y elementos móviles.
• 05.- Verificar los anclajes.
• 06.- Verificar y ajustar la alineación de las poleas.
• 07.- Verificar el estado de corrosión y aplicar protecciones antioxidantes si es necesario.
• 08.- Limpieza general y comprobación de la estanqueidad de la bandeja de condensados.
• 09.- Verificación general de la estanqueidad de las juntas de unión.
• 10.- Inspeccionar el aislamiento térmico.
• 11.- Inspeccionar los soportes antivibratorios.
• 12.- Verificar y ajustar las sondas y los elementos de campo.
• 13.- Verificar el correcto funcionamiento de las válvulas según las señales de mando.
• 14.- Verificar y ajustar los órganos de acción de las válvulas motorizadas.
• 15.- Comprobar la estanqueidad de las válvulas de interceptación.
• 16.- Revisión y limpieza de los filtros de agua.
• 17.- Realizar la limpieza exterior y revisión general de las baterías y compro bar la ausencia de pérdidas.
Equipo: Unidades de tratamiento de aire (Climatizadores). Periodicidad: Semestral. Nivel: Ordinario. Normativa: Recomendaciones de UNE 100012:2005
• 01.- Determinar necesidad de higienización mediante una evaluación del estado de higienización del sistema mediante inspección visual, la realización de un muestreo del estado de las superficies y la realización de un análisis de la calidad del aire de ventilación.
Se recomienda seguir los Protocolos de higienización definidos en la norma UNE 100012:2005.
Equipo: Unidades de tratamiento de aire (Climatizadores). Periodicidad: Anual. Nivel: Obligatorio. Normativa: Reglamento de Instalaciones Térmicas en los Edificios IT 3
• 01.- Realizar la limpieza exterior y revisión general de las baterías y comprobar la ausencia de pérdidas.
• 02.- Comprobar la circulación de las baterías purgando si es necesario.
• 03.- Inspeccionar la inexistencia de fugas en los tramos visibles de la red de tuberías, comprobar la estanqueidad de los circuitos de distribución.
Equipo: Unidades de tratamiento de aire (Climatizadores). Periodicidad: Anual. Nivel: Ordinario. Normativa: Recomendaciones según UNE 100004:2006 IN
• 01.- Inspección de estado de superficies exteriores, limpieza y eliminación de corrosiones.
• 02.- Repaso de pintura de las superficies exteriores.
• 03.- Inspección de tejadillos exteriores de protección.
• 04.- Inspección de cierres de puertas y registros.
• 05.- Reparación y cambio de burletes, si procede.
• 06.- Limpieza de las superficies interiores de todas las secciones y módulos.
• 07.- Verificación del estado y funcionalidad de los soportes antivibratorios.
• 08.- Verificación de estado de impermeabilizaciones, juntas y telas asfálticas. Reparación si procede.
• 09.- Inspección de los tornillos de unión de módulos.
• 10.- Sustitución de tornillos oxidados.
• 11.- Inspección del estado de los aislamientos termoacústicos interiores y reparación si procede.
• 12.- Inspección del circuito de alumbrado interior.
Equipo: Filtros. Periodicidad: Mensual. Nivel: Ordinario. Normativa: Según recomendaciones de 100004:2006 IN
• 01.- Verificación de inexistencia de fugas de aire por juntas de paneles, puertas y registros.
• 02.- Inspección de estado y limpieza de filtros de aire. Limpieza o preferentemente sustitución, cuando sea preciso.
Equipo: Filtros. Periodicidad: Anual. Nivel: Ordinario. Normativa: Según recomendaciones de UNE 100004:2006 IN
• 01.- Inspección de estado de superficies exteriores, limpieza y eliminación de corrosiones.
• 02.- Repaso de pintura de las superficies exteriores.
• 03.- Inspección de cierres de registros y puertas. Reparación y cambio de burletes, si procede.
• 04.- Inspección de los tornillos de unión de módulos. Sustitución de tornillos oxidados.
• 05.- Limpieza de las superficies interiores de los módulos y secciones de filtración.
• 06.- Inspección del estado de los aislamientos termo acústicos interiores o exteriores y reparación si procede.
• 07.- Comprobación de la estanqueidad de los porta marcos y bastidores de soporte de filtros y reparación si procede.
Equipo: Filtros. Periodicidad: Cada dos años. Nivel: Ordinario. Normativa: Según recomendaciones de UNE 100004:2006 IN
• 01.- Verificación del estado y estanqueidad de uniones flexibles en embocaduras a conductos y reparación si procede.
• 02.- Comprobación del funcionamiento del control automático avisador de filtros sucios.
Equipo: Instalación general. Periodicidad: Anual. Nivel: Ordinario. Normativa: UNE 100713:2005
• 01.- Realizar análisis higiénico según protocolo:
• A.- Medición de la estanqueidad entre la junta de la célula filtrante y el perfil de estanqueidad de la carcasa soporte.
• B.- Contaje de partículas: El contaje de partículas en los locales con ambiente de clase I se realizará directamente en el aire impulsado.
• C.- La medición de la concentración de microorganismos en el aire: La medición se debe realizar en los quirófanos y en el resto de los locales con ambiente clase I, en la impulsión del aire y detrás de la unidad terminal.
• D.- La comprobación del sentido de circulación del aire: Se debe realizar, con el local cerrado, mediante la prueba de humo.
Gases medicinales
Equipo: Almacenamiento de gases. Periodicidad: Semestral. Nivel: Ordinario
01.- Comprobar el número de botellas conectadas y en reserva.
02.- Conmutar y poner en servicio las baterías de botellas de reserva durante un mínimo de 10 minutos.
03.- Comprobar la presión de servicio.
04.- Verificar la inexistencia de fugas.
05.- Verificar el correcto funcionamiento del cuadro de alarmas ópticas y acústicas.
06.- Verificar el buen estado de los latiguillos de las botellas.
Equipo:Tomas de gases. Periodicidad: Semestral. Nivel: Ordinario
01.- Inspeccionar la ausencia de fugas en tomas.
02.- Comprobar que la presión de salida sea correcta.
Equipo: Red de tuberías y accesorios. Periodicidad: Semestral. Nivel: Ordinario
01.- Limpiar filtros y purgadores.Renovar los filtros según intensidad de utilización.
02.- Purgar el circuito.
03.- Inspeccionar la ausencia de fugas en juntas y filtros.
04.- Verificar el correcto funcionamiento de las válvulas de seguridad.
Saber más sobre Normas Quirófano
- Normas del quirófano y legislación quirúrgica» Saber más
- Normas arquitectónicas de un quirófano» Saber más
- Normas de las instalaciones quirúrgicas » Saber más
- Normas de las áreas quirófano: zonas y estructura» Saber más
- Normas quirófano de organización y gestión» Saber más
- Normas del quirófano en México» Saber más
- Normas de limpieza, asepsia y esterilización del quirófano» Saber más
- Normas de limpieza quirófano en pacientes con enfermedades infecciosas » Saber más
- Normas de desinfección del quirófano y cirugía» Saber más
- Normas de esterilización del quirófano» Saber más
- Normas de ropa quirófano: gorros, calzas, mascarillas, guantes estériles y bata estéril» Saber más
- Normas de seguridad del paciente en quirófano» Saber más
- Normas de fuego en quirófano» Saber más
- Normas de circulación pacientes en áreas quirófano» Saber más
- Paciente en quirófano: derechos y garantías» Saber más
- Paciente en quirófano: normativa de seguridad» Saber más
- Normas de anestesia en quirófano» Saber más
- Normas de comunicación en quirófano» Saber más
- Funciones del quirófano» Saber más
- Asepsia en quirófano» Saber más
- Limpieza en quirófano» Saber más
- Enfermedades quirófano: Riesgos del personal quirófano» Saber más
- Responsabilidad médica» Saber más
- Seguridad en quirófano» Saber más


